
چه با ادعای مهمتر بودن کشف فشار خون از کشف خون موافق باشیم و چه نباشیم، باید در نظر داشته باشیم که یکی از بزرگترین فیزیولوژیستهای تمام دوران یعنی یوهانس مولر (Johannes Peter Müller) در این تکجمله خود، زحمات یک شخصیت نسبتاً ناشناخته بریتانیایی را در برابر کشف ویلیام هاروی بزرگ (William Harvey) رتبهبندی کرده و اولی را برتر و مهمتر دانسته است.
اندازهگیری فشار خون شریانی (arterial blood pressure) بخش مهمی از معاینه تقریباً همه بیمارانی است که به مراکز درمانی مراجعه میکنند.
در این درس قصد داریم در کنار آشنایی با تاریخچه اندازهگیری فشار خون، مروری بر انواع روشهای اندازهگیری و نحوه صحیح گرفتن فشار خون به روش سمعی داشته باشیم.
آنچه در ادامه میخوانید
- تاریخچه اندازه گیری فشار خون
- تعریف فشار خون سیستولی و دیاستولی
- تعریف فشار نبض
- تعریف فشار متوسط شریانی
- دستگاه فشارسنج (اسفیگمومانومتری)
- مقایسه فشارسنج دیجیتال و فشارسنج دستی
- اندازهگیری فشار خون به روش سمعی
- اندازهگیری فشار خون به کمک نبض
- نکاتی برای اندازهگیری دقیق فشار خون
- خطاهای رایج و نکات تکمیلی
- سخن نهایی
- پیام درس
- تمرین درس
تاریخچه اندازه گیری فشار خون
به نظر میرسد اولین کسی که در طول تاریخ فشار خون را اندازهگیری کرد، استفان هلز (Stephan Hales)، روحانی، شیمیدان و فیزیولوژیست بریتانیایی بود.

هلزِ خلاق که به فیزیولوژی حیوانات علاقه داشت، در سال ۱۷۰۸ میلادی، با اتصال یک لوله مانومتر به طول ۲/۷ متر (۹ فوت) با کمک نای غاز به شریان پای یک اسب، برای نخستین بار فشار خون را اندازه گرفت و نام آن را «نیروی خون» (force of the blood) گذاشت.

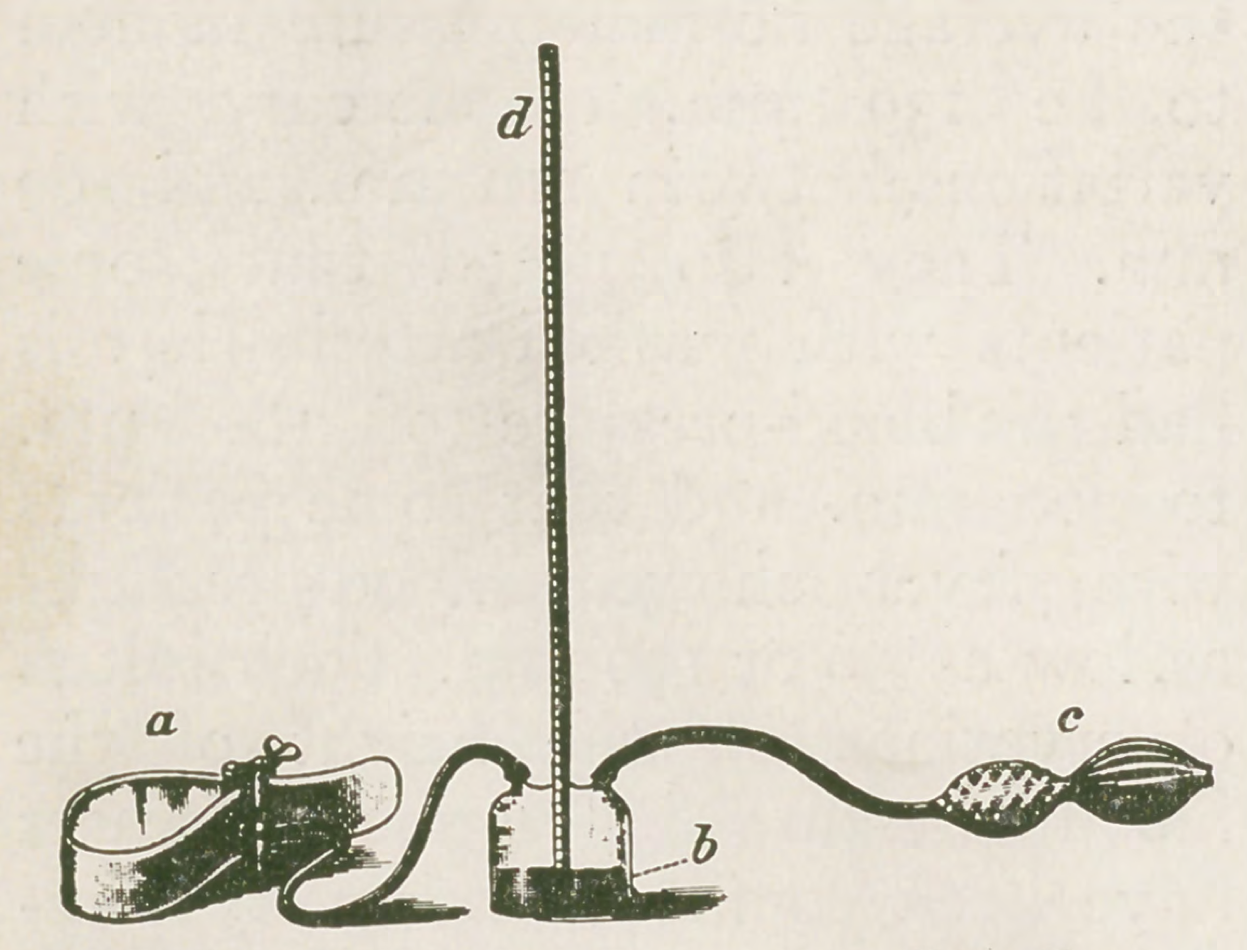
حدود یک قرن و نیم بعد، یعنی در سال ۱۸۵۵، ویرورت (Karl von Vierordt) آلمانی یک روش غیرمستقیم برای اندازهگیری فشارخون معرفی کرد. بر اساس این اصل، فشار خون برابر است با مقدار فشار خارجی که برای از بین بردن نبضهای دیستال لازم است.

البته همانطور که در تصویر بالا نیز دیده میشود، در آن زمان اندازهگیریهای غیرمستقیم فشارخون به دستگاههای مکانیکی دستوپاگیری نیاز داشت و به همین علت تا سال ۱۸۹۶ که ریوا روچی (Scipione Riva-Rocci) کاف فشارسنج را اختراع کرد، این روش به طور گسترده پذیرفته نشد.

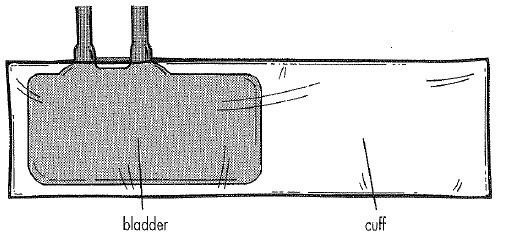
قسمت انتهایی آستین پیراهن یا قسمت انتهایی شلوار یک تاخوردگی دارد که به دور مچ یا دور ساق میپیچید و از لباس محافظت کرده و از ریشریش شدن پارچه جلوگیری میکند. به این قسمت کاف (cuff) [سر آستین، سردست پیراهن مردانه] میگویند.
به قسمتی از فشارسنج نیز که به دور بازو یا ران یا ساق میپیچد، کاف (cuff) میگویند.
کاف حاوی یک bladder یا کیسه هوا است. منظور از bladder یک کیسه با قابلیت اتساع و باد شدن است.
به کیسه هوا، دو لوله متصل است. یک لوله به قسمت اندازهگیری فشار وصل شده و لوله دیگر به یک پمپ لاستیکی حاوی دریچه که با فشار دادن آن، هوا وارد کیسه هوا میشود و با باز کردن دریچه، هوا خارج خواهد شد.
طبق آنچه تاریخ پزشکی به ما میگوید، در میان چهار علائم حیاتی مرسومی که در بیمارستانها بهطور معمول اندازهگیری میشود، فشار خون آخرین موردی بوده که به این جمع اضافه شده است.
در سال ۱۹۰۱، هاروی کوشینگ (Harvey Cushing)، نوروسرجن معروف، برای اولین بار کاف فشارسنج را به آمریکا آورد و سعی در ترویج استفاده از آن برای بیماران جراحی مغز و اعصاب داشت.
اما بیشتر پزشکان برای استفاده از آن مقاومت داشتند؛ چرا که معتقد بودند لمس کردن نبض، اطلاعات بسیار بیشتری مثل «پُر بودن»، «تنش»، «سرعت»، «ریتم» و «نیرو» را به دست میدهد.
دو رویداد به کاهش مقاومت و فراگیری استفاده از کاف فشار خون کمک کرد:
- کار بینظیر نیکولای کورتوکوف در سال ۱۹۰۵ که نشان داد میتوان به کمک یک استتوسکوپ به راحتی فشار خون را اندازه گرفت.
- کتاب ارزشمند Clinical Study of Blood Pressure نوشتهی تئودور جینوی (Theodore Janeway) که نشان داد فشار خون از لحاظ بالینی اهمیت قابل توجهی دارد. مثلاً جینوی نشان داد که در کسی که تب تیفوئید (حصبه) دارد، از اولین نشانههای پارگی روده یا خونریزی، کاهش پیشروندهی فشار خون است.

در نهایت تا زمان شروع جنگ جهانی اول، فشار خون به طور معمول توسط بیشتر پزشکان، همراه با تعداد ضربان، تعداد تنفس و درجه حرارت بیمار اندازهگیری و ثبت شد و اینگونه بود که سه علامت حیاتی (vital signs) به چهار عدد افزایش پیدا کرد.
تعریف فشار خون سیستولی و دیاستولی
فشار خون سیستولی (systolic blood pressure یا SBP): بیشترین فشاری است که خون طی مرحله سیستول بطنی به دیواره شریانها وارد میکند و اندازه طبیعی آن در یک فرد بالغ کمتر از ۱۲۰ میلیمتر جیوه است.
فشار خون دیاستولی (diastolic blood pressure یا DBP): ضعیفترین فشاری است که خون طی مرحله دیاستول بطنی، بلافاصله پیش از سیستول بعدی، به دیواره عروق وارد میکند و اندازه طبیعی آن در یک فرد بالغ کمتر از ۸۰ میلیمتر جیوه است.
تعریف فشار نبض
فشار نبض (pulse pressure)، فاصله بین فشار سیستولی و فشار دیاستولی است. برای مثال در فردی با فشار خون ۱۲۰ روی ۸۰ میلیمتر جیوه، فشار نبض برابر است با ۴۰ میلیمتر جیوه.
فشار نبض طبیعی حدود ۴۰ میلیمتر جیوه است. وقتی فشار نبض ۴۰ میلیمتر است، یعنی با هر انقباض قلب میتواند فشار داخل آئورت را ۴۰ میلیمتر جیوه افزایش بدهد.
اگر فشار نبض کمتر از ۲۵ درصد فشار سیستولیک باشد، پایین است و اگر بیشتر از حدود ۴۰ میلیمتر جیوه باشد، افزایش یافته است. فشار نبض ۵۰ یا بیشتر شانس بیماری قلبی عروقی را افزایش میدهد.
تعریف فشار متوسط شریانی
خون، مایع (liquid) و سیال (fluid) است و سیال برای جاری شدن بین دو نقطه، به اختلاف فشار بین آن دو نقطه نیاز دارد. مثلاً اگر خون از آئورت به سمت دست میرود، باید این اختلاف فشار بین آئورت و دست وجود داشته باشد.
آنچه که خون را به جلو میراند، نه فشار خون سیستولی است و نه فشار خون دیاستولی؛ بلکه فشار متوسط شریانی (mean arterial pressure) است.
وقتی که ضربان قلب ما حدود ۶۰ عدد در دقیقه باشد، در هر چرخهی قلبی، تقریباً ۱/۳ زمان در سیستول و ۲/۳ زمان در دیاستول سپری میشود. پس عمده زمان را ما در دیاستول و با فشار خون پایینتر میگذرانیم.
در نتیجه با فرض اینکه ضربان قلب ۶۰ باشد، میتوانیم بگوییم فشار متوسط برابر است با:
MAP = 1/3 SBP + 2/3 DBP
آن را با کمی تغییر میتوانیم به این شکل نیز بنویسیم:
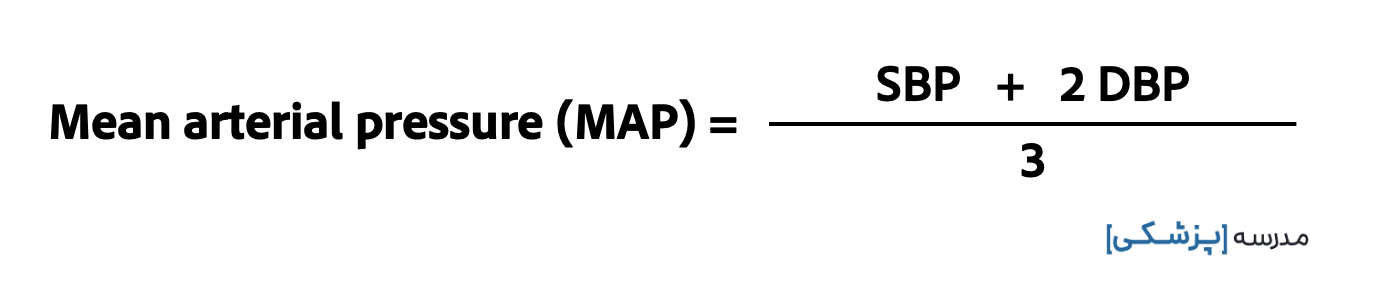
فراموش نکنیم که این فرمول MAP = 1/3 SBP + 2/3 DBP بر این فرض است که ۲/۳ چرخه قلبی در دیاستول است که تنها در هنگام ضربان قلب ۶۰ عدد در دقیقه اتفاق میافتد. پس نمیتوانیم برای همه با این فرمول جلو برویم.
دستگاه فشارسنج (اسفیگمومانومتری)
امروزه فشار خون را میتوان با دو روش مستقیم و غیرمستقیم اندازهگیری کرد. روش مستقیم تهاجمی است و باید یک سنسور را مستقیم در داخل شریان قرار داد؛ در نتیجه به یک کانولا شریانی (arterial cannulation) نیاز است.
در اینجا ما از روشهای غیر مستقیم که غیرتهاجی هستند، صحبت میکنیم.
اساس روش غیرتهاجمی، دستگاه اسفیگمومانومتری (sphygmomanometry) یا فشار سنج است. کلمهی یونانی sphygmos به معنای نبض است و مانومتر نیز دستگاه اندازهگیری فشار.
فشار سنج یک کاف (cuff) دارد که در جایی بسته میشود که یک رگ اصلی (معمولاً شریان براکیال) وجود داشته باشد. کاف فشار سنج حاوی یک کیسه قابل باد شدن (bladder) است.
با باد کردن کیسه هوای کاف، به آن قسمت از بدن فشار وارد میشود. همانطور که فشار داخل کیسه هوای کاف زیادتر شده، شریان زیر آن فشردهتر میشود و در نهایت به نقطهای میرسیم که شریان بسته شده و نبض شریانی قطع میشود. سپس هوای کیسه کم کم خالی شده و دوباره در شریان جریان خون به راه میافتد.
در هنگام خالی کردن کیسه هوای کاف، زمانی که فشار کاف به کمتر از فشار سیستولیک برسد، شریان باز خواهد شد. اما چون فشار کاف هنوز بیشتر از فشار دیاستول است، در زمان دیاستول بسته میشود.
این باز و بسته شدن شریان را با دو روش میتوانیم بسنجیم. اولی روش سمعی است و دومی نوسانسنجی.
باز شدن ناگهانی شریان و کشیده شدن دیوارهاش، صدایی ایجاد میکند که به آن صداهای کوروتکوف میگویند. این صدا را میتوان با استتوسکوپ شنید. به این روش سنجش فشار خون، روش سمعی (auscultatory) میگویند.
روش دیگری نیز به نام روش نوسانسنجی (oscillometric) وجود دارد. با هر بار نبض شریان، یک مقدار کمی حجم اندام (در اینجا بازو) زیاد میشود. اکنون که به دور این بازو یک کاف بسته شده، با هر بار نبض و افزایش حجم بازو، فشار نیز دچار نوسان خواهد شد و یک سنسور، این موضوع را حس خواهد کرد.
با افزایش فشار در کاف و مسدود شدن شریان، دیگر نبضی وجود ندارد و از نقطهی بعد از مسدود شدن کامل شریان، نوسان از بین خواهد رفت. با خالی شدن کاف و تغییر قطر شریان، این نوسانها نیز با میزان متغیر به وجود میآیند و دستگاه از همین موضوع برای سنجش فشار سیستولیک و دیاستولیک استفاده خواهد کرد.
دستگاههای نوسانسنج از الگوریتمهایی برای پیشبینی فشار سیستول و فشار دیاستول بر اساس تغییر نوسانها استفاده میکنند.
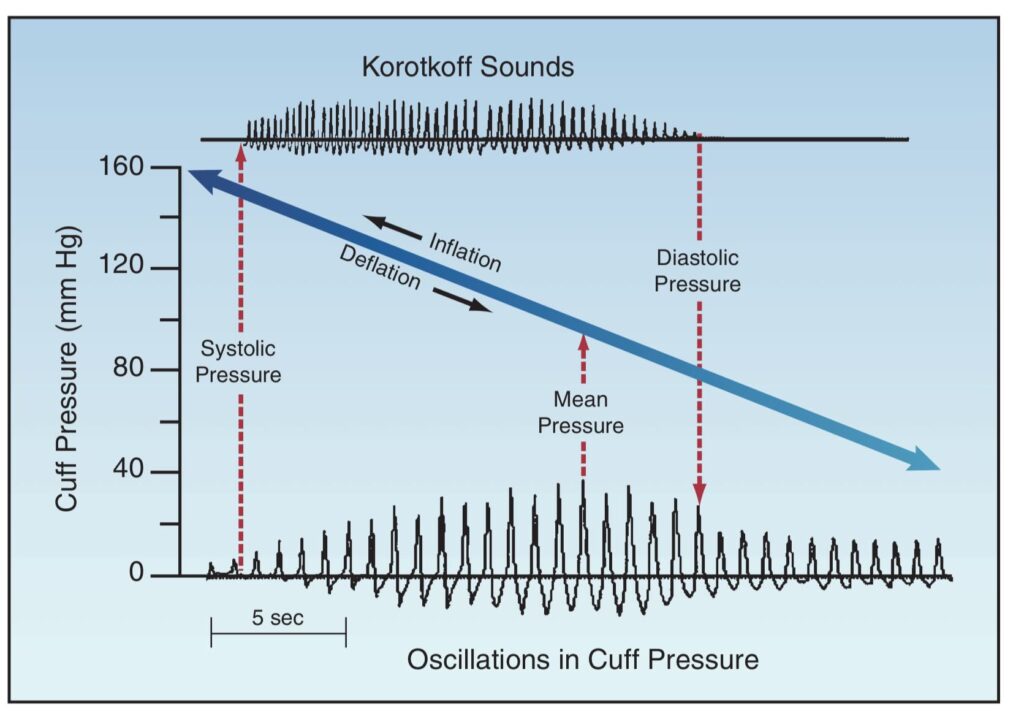
منبع عکس: The ICU Book
دو شکل دستگاه برای روش سمعی وجود دارد. یکی از آنها فشارسنج جیوه ای و دیگری فشارسنج عقربهای است.
امروزه به دلیل مضرات فلز جیوه، برای اندازهگیری فشار خون به روش سمعی، فشارسنجهای آنروئید (aneroid) یا عقربهای تا حد زیادی جایگزین فشارسنجهای جیوهای شدهاند.
واژه aneroid از پیشوند a به معنای فقدان و neros به معنای آب ساخته شده است که پسوند oid به معنای شباهت را گرفته است. در نتیجه aneroid یعنی بدون مایع.

برای روش نوسانسنجی نیز فشارسنجهای دیجیتالی وجود دارند. فشارسنجهای دیجیتال در سه نوع بازویی، مچی و انگشتی موجود هستند که پرکاربردترین و دقیقترین آنها نوع بازویی است.

مقایسه فشارسنج دیجیتال و فشارسنج دستی
اساس کار هر دو دستگاه، افزایش فشار داخل کاف تا زمان مسدود شدن شریان است. در روش سمعی، جریان آشفتهی حاصل از تنگ شدن شریان را میشنویم و در روش نوسانسنجی، سنسور دستگاه تغییر نوسانها را به خاطر میزان خون متفاوت در شریان، متوجه میشود.
از مزایای روش سمعی این است که میتوان در این روش ناهنجاریهای نبض را مانند پالس پارادوکس (pulsus paradoxus)، پالس آلترنانس (pulsus alternans) و پالس دوگانه (pulsus bisfriens) که در روش دیجیتالی نادیده گرفته میشوند، تشخیص داد.
دستگاههای نوسانسنج (دیجیتالی) وابسته به تغییر حجم اندام با هر نبض، منظم بودن و تعداد آن نبضها هستند. اگر نبض نامنظم باشد و بازو هنگام اندازهگیری فشار حرکت بکند، نوسانها به گونهای نخواهد بود که دستگاه بتواند به راحتی و با دقت آن را اندازهگیری کند و فشار را بسنجد.
از آنجایی که الگوریتمها، مبدلهای تبدیل فشار به نوسان، سنسورها، سرعت باد کردن و تخلیه باد کیسه هوا و سایز کاف دستگاهها متفاوت است، ممکن است تفاوت قابل ملاحظهای بین روش سمعی و روش نوسانسنجی وجود داشته باشد.
ضروری است که دستگاههای نوسانسنج برای یک بیمار خاص، با روش سمعی ارزیابی و سنجیده شوند که دو فشار خون ثبت شده نزدیک به هم باشد و تفاوت قابل توجه وجود نداشته باشد.
روش دیجیتالی یا نوسانسنجی، در مقابل، مزیتهایی از جمله راحتی در استفاده (به خصوص برای استفاده در خانه)، کاهش سوگیری و حذف خطای «وقفه سمعی» (auscultatory gap) را به همراه دارد.
از تفاوتهای مهم میان اندازهگیری به روش سمعی توسط پزشک و اندازهگیری دیجیتالی توسط خود بیمار در خانه، مفهومی است تحت عنوان «فشارخون افزایشیافته با روپوش سفید» (white coat hypertension).
بسیاری از افراد در مواجهه با پزشک دچار استرس و به دنبال آن دچار افزایش موقت فشار خون میشوند.
خطا در انجام روش صحیح اندازهگیری، تمایل پزشک یا پرستار به گرد کردن اعداد خواندهشده یا بیماری که از قبل تشخیص فشارخون برای او گذاشته شده از دیگر مواردی هستند که به «اثر روپوش سفید» (white coat effect) شناخته میشوند.
اندازهگیری فشار خون به روش سمعی
در حال حاضر با وجود پیشرفتهای تکنولوژیک در ساخت فشارسنجهای دیجیتال، هنوز هم دقیقترین روش برای سنجش فشار خون، اندازهگیری به روش سمعی است.
در روش سمعی اساس اندازهگیری فشار خون، شنیدن صدایی است که آن را با نام صدای کوروتکوف (Korotkoff) میشناسیم. پیش از پرداختن به نحوه انجام این روش خوب است کمی با صدای کوروتکوف و علت ایجاد آن آشنا بشویم.

علت ایجاد صدای کوروتکوف
صدای کوروتکوف، همان صدای ضربانیشکلی که هنگام گرفتن فشار خون از طریق استتوسکوپ میشنویم، در نیمه دیستال کاف فشار سنج تولید میشود.
این صدا زمانی ظاهر میشود که فشار کاف بین فشار خون سیستولی و دیاستولی باشد، زیرا شریان زیر کاف (براکیال) به طور کامل بسته (کلاپس) شده و با هر ضربان قلب دوباره باز میشود.
در واقع شریان کلاپس میشود زیرا فشار کاف از فشار دیاستولی بیشتر است و با هر ضربان دوباره باز میشود زیرا فشار کاف از فشار سیستولی کمتر است.
این صدا نشاندهنده یک توقف ناگهانی در باز شدن دیواره شریان است. میتوان آن را به که صدای یک دستمال پارچهای هنگامی که انتهای آن به صورت ناگهانی کشیده میشود، تشبیه کرد.
زمانی که فشار کاف به پایینتر از فشار خون دیاستولی رسید، صدا ناپدید میشود زیرا دیواره شریان دیگر به طور کامل کلاپس نشده، بلکه با عبور ضربان به آرامی صرفاً کمی تنگ و گشاد میشود.
به طور کلی شنیدن صداهای کوروتکوف دارای ۵ فاز است که بر اساس ترتیب شنیده شدن آنها هنگام تخلیه کیسه هوای کاف شمارهگذاری شدهاند.
فاز اول: صدای ضربهای اولیه در سطح فشار خون سیستولی
فاز دوم: صداهای فشفش مانند
فاز سوم: ظهور مجدد اما آرامتر صداهای ضربهای
فاز چهارم: از بین رفتن صدای ضربهای و شنیده شدن صدایی بسیار آرامتر (muffling)
فاز پنجم: محو شدن تمامی صداها
البته باید توجه داشت که فقط در ۴۰ درصد افراد بالغ همهی پنج صدا شنیده میشود.
انتخاب سایز کاف
سال ۱۹۰۱ میلادی بود که فون رکلینهاوزن (Heinrich von Recklinghausen) متوجه شد کاف فشارسنج ریوا روچی، که عرض قسمت کیسه هوای (bladder) آن تقریباً به اندازه یک لاستیک دوچرخه بود، بسیار باریک است و فشار خون را به خصوص در افرادی که بازوی بزرگتری دارند، بیش از اندازه حقیقی آن نشان میدهد.
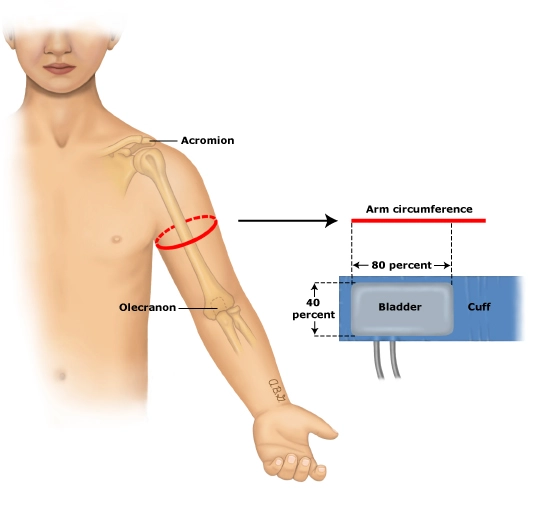
بررسیهای بعدی نشان داد که هم عرض و هم طول کیسه هوای کاف بر اندازهگیری فشار خون تأثیر میگذارد.
عرض قسمت bladder یا کیسه هوای کاف (نه خود کاف) باید حدود ۴۰ درصد طول بازوی بیمار را بپوشاند. همچنین طول کیسه هوای کاف باید حدود ۸۰ درصد دور بازوی بیمار باشد.
کافهایی که طول کوتاهی دارند فشار خون را بیشتر از اندازه حقیقی نشان میدهند؛ زیرا فشار کاف را به شکلی ضعیف به بافتهای نرم زیرین منتقل میکنند. بنابراین فشار کاف بیشتری نیاز است تا شریان کلاپس شود و در نتیجه باعث میشود برای یک فرد با فشار خون طبیعی، تشخیص فشار خون بالا گذاشته شود.
عدم تناسب بین اندازه کاف و اندازه بازو (miscuffing)، شایعترین علت خطا در اندازهگیری غیرمستقیم فشار خون است.
در مقابل اما بیشتر مطالعات نشان میدهند که بزرگ بودن کاف تأثیر زیادی بر صحت اندازهگیری ندارد.
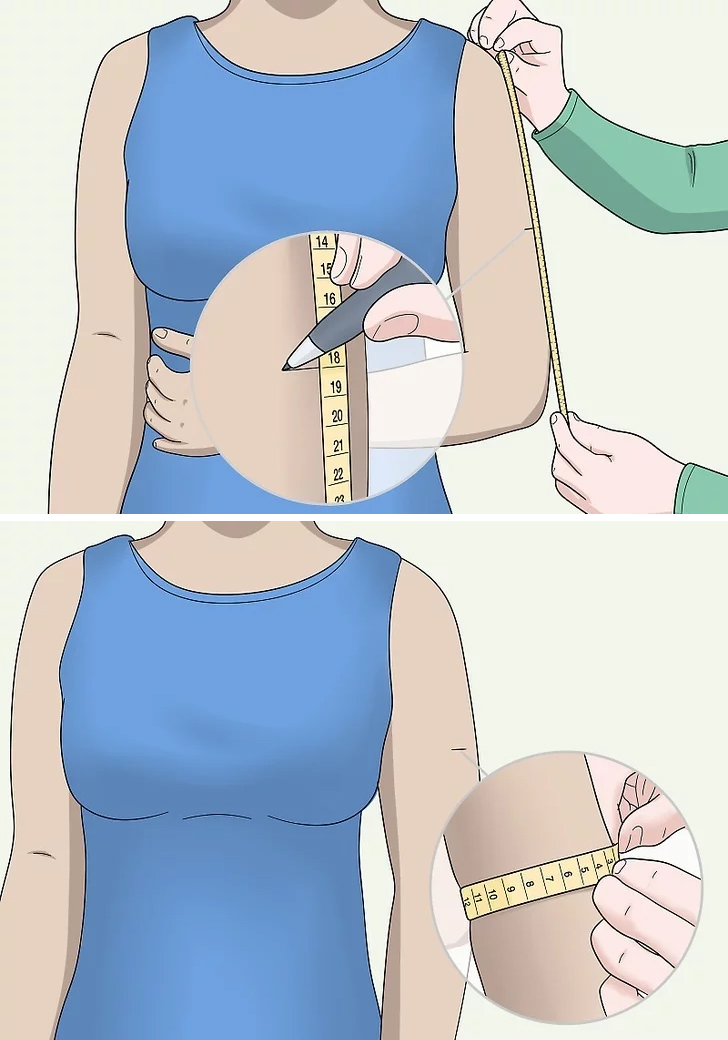
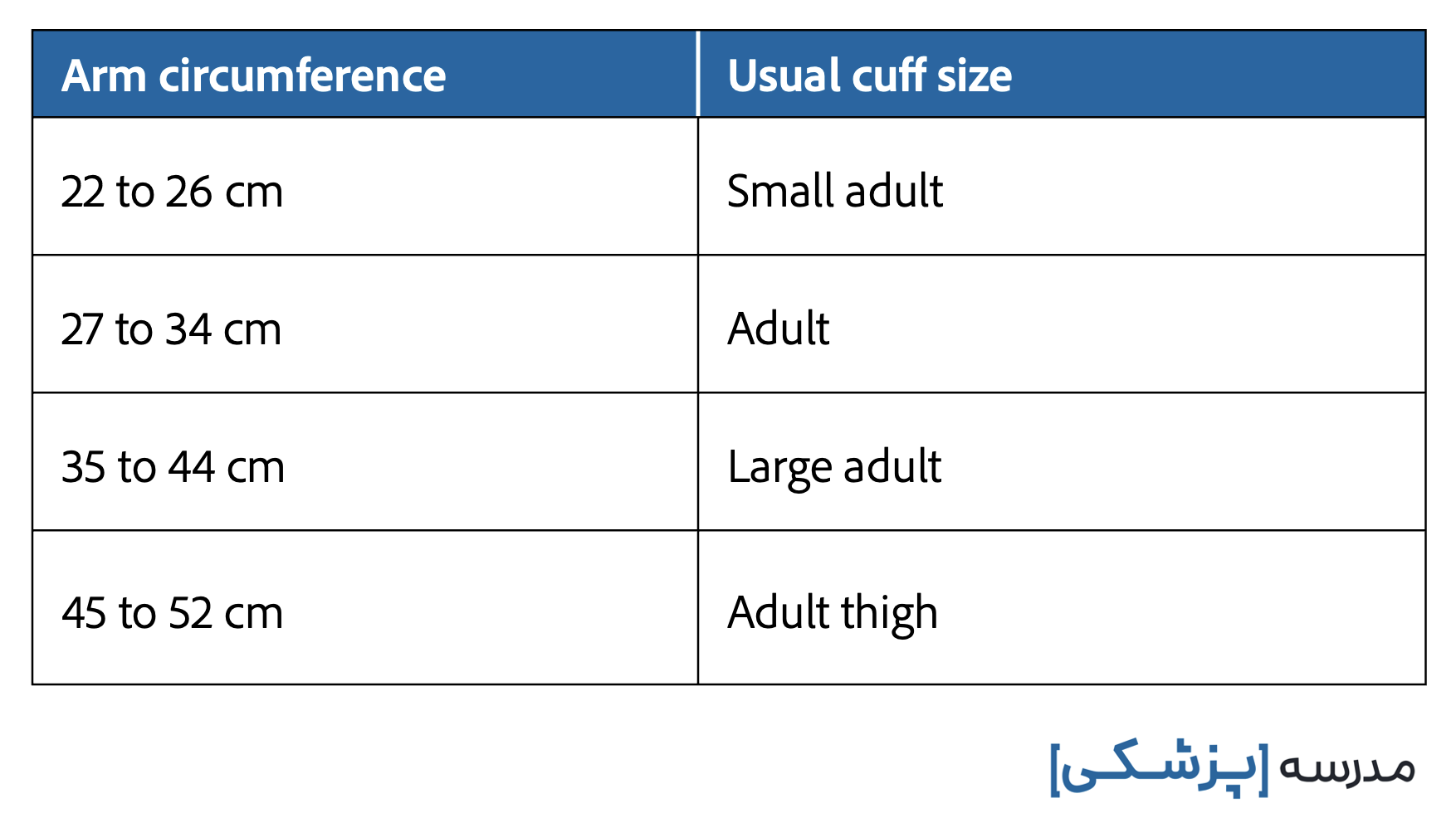
برای انتخاب یک کاف با سایز مناسب، دور بازوی بیمار را طبق تصویر از قسمت میانی بازو (mid arm) اندازهگیری کرده و بر اساس جدول پایین نوع کاف را انتخاب میکنیم.
نحوه بستن کاف و اندازهگیری فشار خون
کاف فشارسنج را به صورتی دور بازوی بیمار میبندیم که لوله کاف از روی شریان براکیال عبور کند و لبه تحتانی کاف حدود ۲/۵ سانتیمتر از خط قدام آرنج بالاتر قرار بگیرد.
کاف نباید شل و خیلی آزاد باشد. شل بودن کاف باعث میشود عدد فشار خون بالاتر از مقدار حقیقی آن خوانده شود.
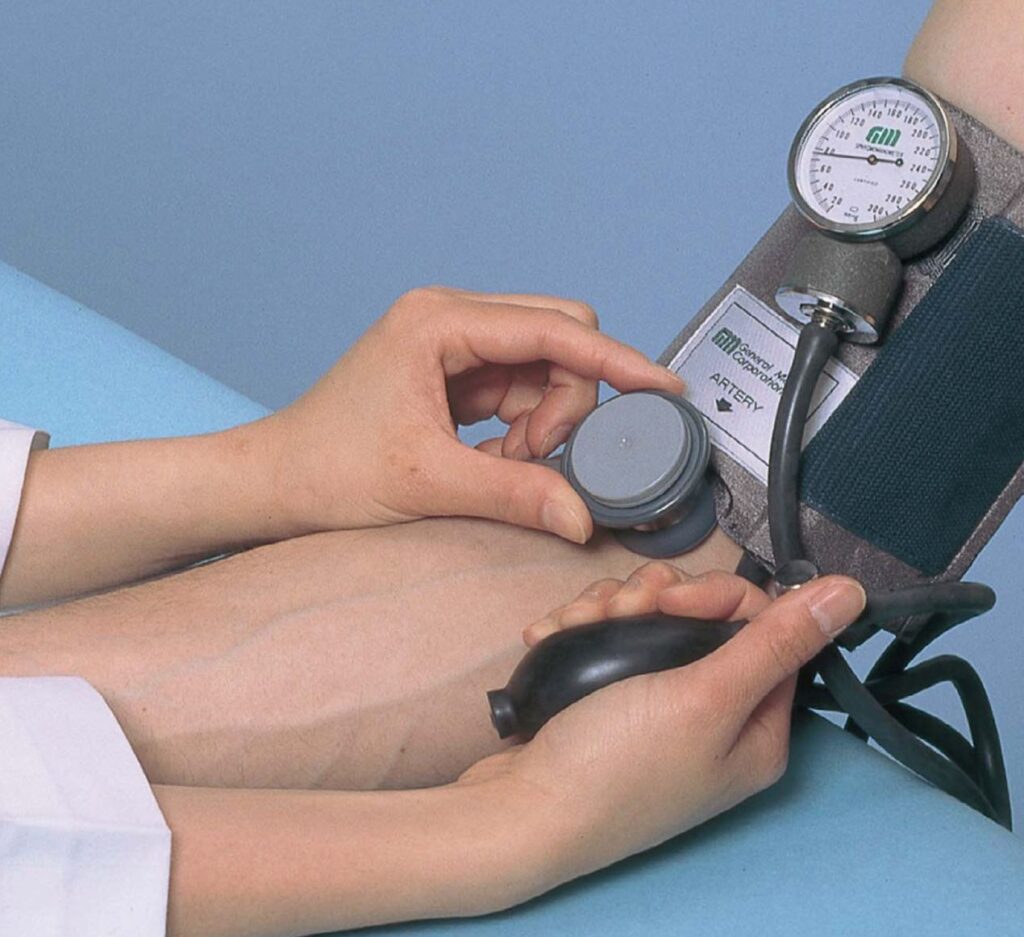
شروع به باد کردن کاف فشارسنج میکنیم و همزمان نبض شریان رادیال را لمس میکنیم. سطح تقریبی فشار سیستولی را میتوان لحظهای که نبض از بین میرود در نظر گرفت. کاف را تا ۳۰ میلیمتر جیوه بالاتر از این سطح باد میکنیم.
علت این افزایش ۳۰ میلیمتر جیوهای چیست؟ برای پاسخ به این سوال ابتدا باید با مفهومی به نام وقفه سمعی (auscultatory gap) آشنا بشویم.
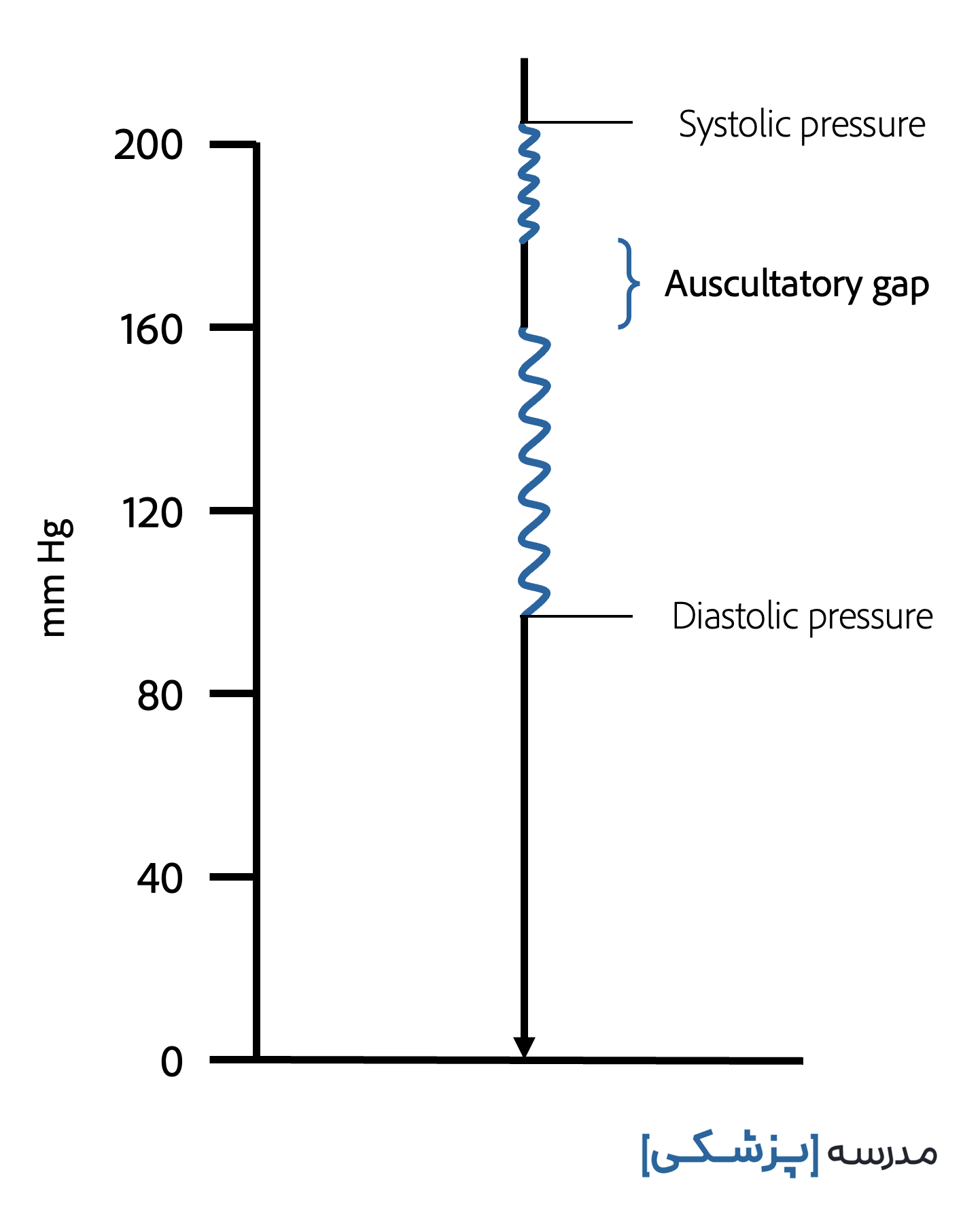
وقفه سمعی یا Auscultatory Gap چیست؟
یک سال بعد از کشف کوروتکوف، یعنی در سال ۱۹۰۷ فرد دیگری به اسم کریلوف (Krylov) کشف دیگری داشت که از دلایل مقاومت اولیهی پزشکان نسبت به استفاده از روش کورتوکوف شد.
او استتوسکوپ را روی شریان براکیال میگذاشت و کاف را باد و همزمان نبض را لمس میکرد. انتظار این بود که با باد کردن کاف و رسیدن به حدود فشار سیستولی و شنیدن صدای اول کوروتکوف، اگر از آن فشار بالاتر برویم، صدای اول حذف شود و نبض ناپدید شود.
اما یافتهی عجیبی پیدا کرد. در برخی از افراد، با وجود ناپدید شدن صدای اول کوروتکوف، همچنان نبض لمس میشد و در نتیجه سرخرگ به شکل کامل بسته نشده بود. اگر همچنان به باد کردن کاف ادامه میداد، در فشاری بالاتر، دوباره صدای کوروتکوف پدیدار میگشت و اگر باز هم به باد کردن کاف ادامه میداد، صدای کوروتکوف ناپدید میشد و این بار نبض نیز از بین میرفت.
در نتیجه سرخرگ به شکل کامل بسته میشد و این نقطه است که فشار سیستولیک واقعی را نشان میدهد.
به این سکوت و وقفه که بین صدای کوروتکوف ایجاد میشود و در این سکوت، نبض همچنان وجود دارد، وقفه سمعی یا auscultatory gap یا silent gap میگویند.
بیش از یک قرن از این یافته میگذرد و هنوز هم دلیلش کامل مشخص نیست.
حدود ۲۰ درصد از بیماران مسن مبتلا به فشارخون بالا وقفه سمعی دارند.
وقفه سمعی با تصلب شرایین و بیماری آترواسکلروتیک همراهی دارد.
توجه به وقفه سمعی بسیار مهم است زیرا باد کردن کاف تا ناپدید شدن اولیه صداها (یعنی وقفه سمعی) بهطور قابل توجهی فشار خون سیستولی را کمتر از مقدار حقیقی آن نشان میدهد.
پزشک با لمس نبض رادیال به راحتی میتواند از خطای وقفه سمعی جلوگیری کند. توصیه میشود هنگام سمع، فشار کاف را به اندازه ۳۰ میلیمتر جیوه از فشار محو شدن نبض رادیال، بالاتر ببریم و سپس سمع کنیم.
پس از این که کاف به اندازه کافی پر شد، قسمت بل یا دیافراگم استتوسکوپ را روی شریان براکیال قرار میدهیم و همزمان با تخلیه هوای درون کاف (با سرعت تقریبی ۲ تا ۳ میلیمتر جیوه بر ثانیه)، به صداها گوش میدهیم.
تخلیه هوای کاف باید حداقل ۱۵ تا ۳۰ ثانیه طول بکشد؛ بنابرین باید از باز کردن سریع پیچ هوا خودداری کرد.
با شنیدن اولین فاز کورتکوف (شنیدن حداقل دو ضربه متوالی)، عددی که عقربه نشان میدهد را به عنوان فشار سیستولی میخوانیم.
به مرور با گذشتن از فازهای بعدی کورتکوف، صدا کاهش یافته و در نهایت محو میشود. لحظه ناپدید شدن صدا، عددی که عقربه نشان میدهد را به عنوان فشار دیاستولی در نظر میگیریم.
حداقل در نخستین ویزیت، بهتر است فشار خون از هر دو دست اندازهگیری شود. به طور معمول ممکن است یک اختلاف فشار به اندازه ۵ میلیمتر جیوه و گاهی تا ۱۰ میلیمتر جیوه بین دو دست وجود داشته باشد.
اختلاف فشار بیش از ۱۰ تا ۱۵ میلیمتر جیوه بین دو دست در سندرم خوندزدی زیرترقوهای (subclavian steal syndrome)، تنگی فوق دریچهای آئورت و دایسکشن آئورت رخ میدهد و حتماً باید مورد بررسی بیشتر قرار گیرد.
اندازهگیری فشار خون به کمک نبض
حتی پیش از کشف صداهای کوروتکوف، پزشکان از کاف فشارسنج برای اندازهگیری فشار خون استفاده میکردند.
در این روش، فشار خون سیستولی برابر با مقدار فشار کاف لازم برای از بین بردن نبض فرد است.
امروزه نیز، بعضی پزشکان از این روش برای بیمارانی که دچار افت فشار شدهاند (وضعیتی که صداهای کورتکوف ضعیفتر از آن هستند که شنیده شوند) یا برای تعیین اینکه آیا بیمار وقفه سمعی دارد یا خیر، استفاده میکنند.
فشار خون دیاستولی را هم بدون استتوسکوپ و با لمس میتوان اندازه گرفت.
دو روش برای اینکار وجود دارد:
- لمس نبض براکیال (نه رادیال)
- استفاده از نوسانهای عقربهسنج
توضیح این دو روش به عنوان محتوای تشویقی برای کسانی که تمرین درس را حل بکنند، در آینده نمایش داده خواهد شد.
اندازهگیری فشار سیستول و دیاستول در لمس و سمع، حدود ۶ تا ۸ میلیمتر جیوه معمولاً اختلاف دارد و روش سمعی، ارجح و دقیقتر است.
نکاتی برای اندازهگیری دقیق فشار خون
برای دستیابی به حداکثر دقت، توصیه میشود نکات زیر را قدم به قدم، قبل، حین و بعد از اندازهگیری فشار خون مورد توجه قرار دهیم. البته این نکات برای ایدهآلترین حالت که بیمار با حال عمومی نسبتاً خوبی به مطب مراجعه کرده است در نظر گرفته شدهاند و ممکن است بعضی از آنها در مورد بیمار بستری در بیمارستان صدق نکند.
توجه کنیم که نکات توصیهشده برای جلوگیری از تشخیص اشتباه فشار خون بالا است. ایدهآل است که تمام موارد زیر موبهمو اجرا شود. اما وقتی حتی بدون رعایت موارد زیر فشار خون گرفته میشود و فشار فرد بالا نیست، عدد فشار خون کمککننده خواهد بود.
آمادهسازی بیمار
۱) بیمار حداقل به مدت ۵ دقیقه قبل از اندازهگیری، راحت روی صندلی بنشیند. به پشتی صندلی تکیه داده و هر دو پای او روی زمین باشد.
۲) حداقل از ۳۰ دقیقه قبل از اندازهگیری، فرد ورزش (تحرک زیاد)، مصرف کافئین یا استعمال دخانیات نداشته باشد.
۳) مثانه بیمار خالی باشد. اتساع مثانه باعث افزایش فشار خون میشود.
۴) خود بیمار و شخصی که فشار خون را اندازه میگیرد حین اندازهگیری از صحبتکردن پرهیز کنند.
۵) بهتر است لباسی که روی بازو را میپوشاند درآورده شود. بالا زدن آستین بهخصوص اگر ضخیم باشد، فشار شریان براکیال را تحت تأثیر قرار میدهد.
نکات تکنیکی
۱) از یک فشارسنج قابل اطمینان و کالیبره شده استفاده شود. بهتر است هر فشارسنج حداقل دو بار در سال با یک فشارسنج جیوهای کالیبره شود.
۲) یک تکیهگاه برای بازوی بیمار در نظر گرفته شود (برای مثال ساعد بیمار روی میز قرار گیرد).
۳) برای سمع صدای کوروتکوف ترجیحی بین قسمت دیافراگم و قسمت بل استتوسکوپ وجود ندارد. با این حال برخی منابع مثل کتاب Bates بل را پیشنهاد میکنند.
۴) قسمت میانی کاف روی نیمه فوقانی بازوی بیمار، همسطح با دهلیز راست یا وسط استخوان جناغ (sternomanubrial junction) قرار داده شود.
به طور تقریبی هر ۱ سانتیمتر بالاتر بودن بازو نسبت به sternomanubrial junction، فشار خون را ۱ میلیمتر جیوه پایینتر از مقدار حقیقی آن نشان میدهد و برعکس (+).
ما میخواهیم فشار خون را در سطح قلب اندازه بگیریم. وگرنه در حالت نشسته و ایستاده، به خاطر اثر جاذبه و میزان خون بیشتر در پا، فشار در پا بیشتر از دست است.
به همین خاطر مهم است که در حالت ایستاده یا نشسته، فشار در سطح قلب اندازهگیری شود و به همین علت است که کاف فشار خون را در سطح قلب میبندیم.
از آنجایی که در قوانین مکانیک سیالات ارتفاع ستون سیال برای فشار نسبت به مبدأ اندازهگیری فشار مهم است، اگر دست از قلب پایینتر یا بالاتر باشد، علاوه بر فشار در آن نقطه، یک ستون اضافی خون نیز وجود خواهد داشت.
هر چقدر دست پایینتر باشد، به خاطر وجود ستون خون، فشار بیشتر خواهد شد. اگر دست بالاتر باشد، قسمتی از خون را نادیده میگیریم و فشار کمتر از حد واقعی گزارش خواهد شد (+ و +).
سنجش بهتر برای تشخیص و درمان بهتر
۱) بهتر است در اولین ویزیت، فشار هر دو دست گرفته شود. برای اندازهگیریهای بعدی، سمتی که فشار بالاتری داشته انتخاب شود.
۲) اگر نیاز به تکرار اندازهگیری بود، ۱ تا ۲ دقیقه بین دو مرتبه فاصله بیفتد.
ثبت صحیح فشار اندازهگیری شده
۱) فشار سیستولی و فشار دیاستولی را ثبت کنید. در صورت استفاده از روش سمعی، نزدیکترین عدد زوج به لحظه شنیدن اولین صدای کورتکوف را به عنوان فشار سیستولی و نزدیکترین عدد زوج به لحظه ناپدید شدن آخرین صدای کورتکوف را به عنوان فشار دیاستولی در نظر بگیرید.
۲) زمان آخرین داروی فشارخونی را که بیمار مصرف کرده است، در نظر داشته باشید.
محاسبه میانگین
توصیه میشود برای به دست آوردن فشار خون دقیق بیمار، میانگینِ حداقل دو فشار خون اندازهگیریشده، آن هم در حداقل دو موقعیت متفاوت را محاسبه کنیم.
گزارش به بیمار
پس از اندازهگیری فشار خون، عدد فشار سیستولی و دیاستولی را به صورت شفاهی و کتبی در اختیار بیمار قرار دهیم.
خطاهای رایج و نکات تکمیلی
اندازهگیری فشار خون با فعالیت بدنی، سیگار کشیدن، مصرف کافئین، وضعیت عاطفی فرد، دمای محیط و حتی فصول مختلف سال تحت تأثیر قرار میگیرد.
علاوه بر اینها، بهکارگیری تکنیک نادرست، استفاده از تجهیزات نامناسب یا سایر سوگیریها از عواملی هستند که ما را در رسیدن به مقادیر حقیقی فشار خون، دچار اشتباه میکنند.
چند مورد از خطاهای رایج عبارتند از:
- انتخاب کاف با سایز نامناسب
- عدم در نظر گرفتن وقفه سمعی
- پایینتر یا بالاتر بودن بازوی بیمار از سطح قلب
- تمایل به گرد کردن عددی که عقربه نشان میدهد
برای سالها پزشکان معتقد بودند که فشار دادن بیش از حد استتوسکوپ باعث کاهش فشار خون دیاستولی میشود؛ اما مطالعات اخیر نشان داده که این باور درست نیست (+).
این که از بل یا دیافراگم استتوسکوپ استفاده شود یا اینکه گوشی پزشکی در زیر کاف یا درست پایین کاف قرار گیرد، تأثیر قابل توجهی بر اندازهگیری ما ندارد (+). هر چند برخی از منابع به خاطر ماهیت و فرکانس صداهای کوروتکوف، بل را توصیه میکنند.
و یادمان باشد که بالا بردن بازوی بیمار به مدت ۳۰ ثانیه و پایین آوردن آن پیش از باد کردن کاف، شدت صداهای کورتکوف را بدون تغییر قابل توجهی در عدد فشار خون بیشتر میکند (+).
سخن نهایی
اندازهگیری فشار خون به روش اسفیگمومانومتری دقیق نیست. انجمن قلب آمریکا سالهاست که این نکته را گوشزد میکند:

اما مشکل اصلی در این نقطه نیست.
همانطور که پاول مارینو در کتاب ارزشمندش، The ICU Book، تأکید میکند، بدترین قسمت روشهای غیرمستقیم اندازهگیری فشار خون – یعنی استفاده از دستگاه فشارسنج دستی یا دیجیتالی – دقیق نبودن آنها نیست؛ بلکه یک توانمندی همگانی در بین پرستاران و پزشکان و … در انجام آن وجود ندارد.
با اینکه این کار بسیار ساده به نظر میرسد، در بررسیهایی از پرستاران، پزشکان عمومی، متخصصین طب داخلی و جراحان، هیچ کدام به درستی فشار خون را اندازه نگرفتند و تنها ۳ درصد پزشکان عمومی و ۲ درصد پرستاران فشار خونهایی اندازه گرفتند که قابل اعتماد باشد.
نه اینکه لزوماً بلد نباشند، به این معنا که نکات فوق به درستی رعایت نمیشود.
عدم رعایت روش صحیح است که به دقیق نبودن روش اسفیگمومانومتری دامن میزند.
این موضوعی است که به آن باید توجه کنیم.
پیام درس
روشهای مرسوم اندازهگیری غیر مستقیم فشار خون، دو روش سمعی و دیجیتالی هستند.
روش سمعی دقیقترین روش بوده و مناسب سنجشهای تشخیصی و درمانی توسط کادر درمان است.
روش دیجیتالی آسانتر بوده و مناسب اندازهگیریهای شخصی در خانه است.
فشارسنجهای سمعی دو نوع جیوهای و عقربهای دارند که به دلیل مضرات جیوه، نوع عقربهای بیشتر مورد استفاده قرار میگیرد. البته نوع جیوهای دقیقترین نوع فشارسنج بین همه انواع فشارسنجها محسوب میشود.
فشارسنجهای دیجیتال سه نوع بازویی، مچی و انگشتی دارند. نوع مچی و انگشتی از دقت بالایی برخوردار نبوده و بهتر است به بیماران نیز برای اندازهگیری فشار خون در خانه، نوع بازویی را توصیه کنیم.
اساس اندازهگیری فشار خون در روش سمعی، شنیدن صداهای کوروتکوف (Korotkoff) است.
اولین فاز کورتکوف نشاندهنده فشار سیستولی و آخرین فاز کورتکوف نشاندهنده فشار دیاستولی است.
کاف فشارسنج باید طوری بسته شود که لوله کاف از روی شریان براکیال عبور کند و لبه تحتانی کاف حدود ۲/۵ سانتیمتر از چین قدام آرنج بالاتر قرار بگیرد.
کاف را تا ۳۰ میلیمتر جیوه بالاتر از لحظه محو شدن نبض رادیال بیمار باد میکنیم تا در صورت وجود وقفه سمعی (auscultatory gap) دچار اشتباه نشویم.
استتوسکوپ را روی شریان براکیال قرار داده و به آرامی (۲ تا ۳ میلیمتر جیوه بر ثانیه) هوای داخل کاف را تخلیه میکنیم.
به طور معمول ممکن است یک اختلاف فشار به اندازه ۵ میلیمتر جیوه و گاهی تا ۱۰ میلیمتر جیوه بین دو دست وجود داشته باشد.
بیمار باید حداقل به مدت ۵ دقیقه قبل از اندازهگیری فشار خون، راحت روی صندلی بنشیند.
حداقل از ۳۰ دقیقه قبل از اندازهگیری، فرد ورزش (تحرک زیاد)، مصرف کافئین یا استعمال دخانیات نداشته باشد و مثانه بیمار نیز پر نباشد.
بازوی بیمار در وضعیتی همسطح با قلب یا به شکلی دقیقتر همسطح با وسط استخوان جناغ (sternomanubrial junction) قرار بگیرد.
سایز کاف متناسب با دور بازوی بیمار انتخاب شود؛ به طوری که طول کیسه هوای (bladder) کاف حداقل ۸۰ درصد دور بازو و عرض آن حداقل ۴۰ درصد طول بازوی بیمار را بپوشاند.
تا حد امکان از گرد کردن عددی که عقربه نشان میدهد، خودداری شود.
تفاوتی بین این که استتوسکوپ زیر کاف گذاشته شود یا پایینتر از آن قرار بگیرد وجود ندارد.
تمرین درس
تجربه شما در اندازهگیری فشار خون چه بوده است؟ آیا اولین بار را به خاطر دارید؟ توانستید صداهای کوروتکوف را به درستی بشنوید؟ اگر نشنیدید، چه خطایی داشتید؟
برای امتیاز دهی به این مطلب، لطفا وارد شوید: برای ورود کلیک کنید




با سلام. من هم اوایل صدای کورتوکوف رو به خوبی نمی شنیدم.اما نکته ای که پس از خوندن این متن توجهم را جلب کرد این هست که فکر کنم هنوز عده ای زیاد از پرسنل درمانی صدای دوم کورتوکوف که قوی تر هست به عنوان فشار سیستول ثبت می کنند.چون وقتی کاف را با سرعت زیاد باز کنی صدای قوی واضح زیر چشمت توجهت رو جلب می کنه