کلستریدیوم دیفیسیل (Clostridium difficile) را که بیشتر شناختیم، نامش را عوض کردیم و به کلستریدیویدس دیفیسیل (Clostridioides difficile) تغییر دادیم. اما این تغییر آنقدر نیست که نام اختصاریاش یعنی سی دیف (C.diff) عوض بشود.
با این کار میخواستیم بگوییم شبیه به کلستریدیومها است اما نه آنقدر شبیه که او را کلستریدیوم بنامیم.
باکتری خاصی است. یک باسیل گرم مثبت که در تشخیصش با توجه به شرایط و امکانات کشورمان مشکل داریم و کم تشخیص داده میشود. اما تشخیص ندادن و ندرتاً گزارش کردن یک پدیده و ندرتاً شنیدن کیسهای تأییدشده (underreporting)، لزوماً به معنای نادر بودن آن پدیده نیست.
پدیدهای که مورتالیتی و موربیدیتی قابل توجه دارد.
سی دیف یک باسیل بیهوازی اسپوردار است که عمدتاً در ارتباط با مصرف داروهای آنتیباکتریال و با برهم زدن میکروبیوم نرمال کولون، میتواند ایجاد یک بیماری اسهالی ایجاد کند که به آن عفونت کلستریدیویدس دیفیسیل (Clostridioides difficile Infection یا CDI) میگویند.
شایعترین بیماری اسهالی که در بیمارستان تشخیص داده میشود CDI است. اسپور C. difficile بعد از اینکه توسط فرد بلع شد میتواند رویش کند، تکثیر شود و با ترشح سمهایی باعث اسهال و در شدیدترین موارد، انتروکولیت با غشای کاذب (pseudomembranous enterocolitis یا PMC) ایجاد کند.
در ادامه به این باکتری، مکانیسم انتقال و بیماریزایی و تشخیص آن و چالشهای مخصوص کشور خودمان خواهیم پرداخت.
کشف و نامگذاری باکتری
علت نام جدیدش را که مرور کردیم. پس دلیل اسم قبلیاش را بررسی میکنیم. نام این باکتری نیز مانند اغلب باکتریهای دیگری که میشناسیم از دو قسمت تشکیل شده:
- قسمت اول (کلستریدیوم) که نام سرده باکتری است.
- قسمت دوم (دیفیسیل) که نام گونه است.
لغت کلستریدیوم (Clostridium) از واژه یونانی klōstēr به معنی «دوک نخ ریسی» اقتباس شده است. علت این نام گذاری این بود که دانشمندان این نوع باکتریها را زیر میکروسکوپ شبیه دوک نخ ریسی میدیدند.

اگر شما نیز نمیتوانید شباهتی بین تصویر سمت راست و چپ ببینید باید بگوییم که تنها نیستید و ما نیز با شما هم نظریم. دوک نخریسی برای نسل ما چندان ملموس نیست. شاید مثلاً بگوییم آبنبات چوبی. شاید یکی بگوید اسپرم. یا هر چیز دیگری.
در هر صورت با وجود تلاش مدرسه پزشکی در پیدا کردن دو عکس نزدیک به هم، همچنان دیدن شباهت بین این دو عکس شاید راحت نباشد.
با این حال هدف ما از آوردن عکسهای فوق، آسانسازی به خاطر سپاری یک نکته بالینی است: اسپور دار بودن این دسته از باکتریها.
تصویر زیر در درک ارتباط این نام گذاری و اسپوردار بودن این باکتریها به ما کمک میکند:
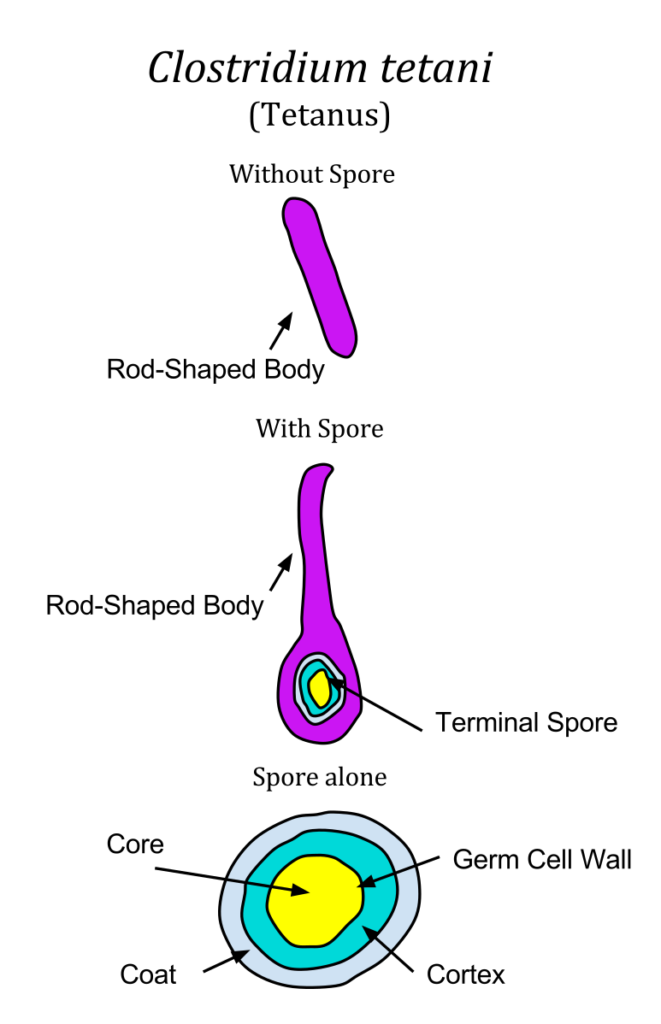
حال با توجه به تصویر بالا مجدداً تصویرسازی کنید: قسمت میلهای که دوک و باکتری را نشان میدهد و قسمت پهن که محل پیچیدن نخهای دوک و ساخت اسپور در باکتری را نشان میدهد.
لغت دیفیسیل (difficile)، هم ریشه با لغت difficult به معنی سخت و دشوار است.
علت این نامگذاری به سالها پیش برمیگردد. زمانی که باکتریشناسان برای کشت کلونیهای این باکتری تلاش میکردند، میدیدند که رشد این باکتری در محیط کشتهای معمول بسیار «سخت» و کند اتفاق میافتد.
همین ویژگی باعث شد که نام دیفیسیل برای این باکتری انتخاب شود.
اسپورهای این باکتری را در کل طبیعت میتوان پیدا کرد. اما میزان آن در محیطهای بیمارستانی و مراکز نگهداری مثل خانه سالمندان بسیار بیشتر است.
پاتولوژی و پاتوژنز
اسپورهای کلستریدیویدس دیفسیل بسیار مقاوم هستند و بعد از بلع و نجات پیدا کردن از هضم توسط اسید معده، وارد رودهی کوچک شده و در قسمتهای تحتانی لوله گوارش کلونیزه میشود.
در آنجا دو سم یا توکسین با سایز بزرگ تولید میکند: توکسین A که یک انتروتوکسین است و توکسین B که یک سایتوتوکسین است.
این دو توکسین میتوانند فرایندهایی را شروع کنند که نهایتاً منجر به آسیب به غشای روده شده و اسهال ایجاد شود.
به نظر میرسد برای بیماریزایی، توکسین B نقشی کلیدیتری را ایفا میکند. این توکسین با برهم زدن اسکلت سلولی، شکل سلول و اتصالات محکم (tight junction) بین سلولها را تغییر میدهد و باعث نشت مایع به درون روده میشود.
یکی دیگر از مواردی که در CDI ایجاد میشود، غشای کاذب است. این ساختارها در واقعا پلاکهایی به قطر یک تا دو میلیمتر شامل گلبولهای سفید مرده، فیبرین، موکوس و بقایای سلولی هستند. این ساختارها میتواند بیشتر شده و سرتاسر کولون را درگیر کنند.
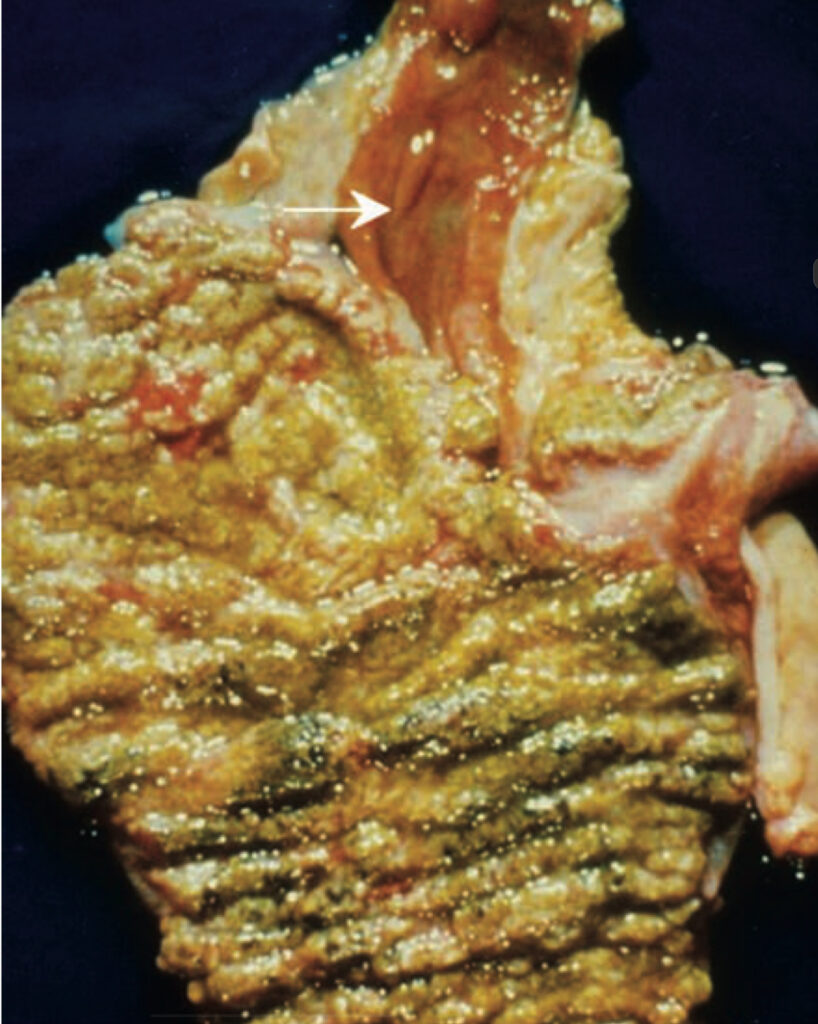
قبلاً تصور میشد که هر کسی که با کلستریدیویدس دیفیسیل کلونیزه شده، در خطر بالایی برای CDI است. اما تحقیقات بعدی برعکس آن را نشان داد؛ یعنی این افراد خطر کمتری برای ایجاد CDI داشتند.
علت این موضوع احتمالاً این است که اکثر این افراد با گونههایی از C.diff کلونیزه شدهاند که توکسین تولید نمیکنند.
حال چه میشود که افراد دچار CDI میشوند؟
سه اتفاق باید رخ دهد:
اولین اتفاق مصرف داروهای آنتیباکتریال که با برهم زدن میکروبیوم روده، شرایط را برای کلونیزه شدن فراهم کنند.
دومین اتفاق، کلونیزه شدن با گونهی توکسیکوژن کلستریدیویدس دیفیسیل است.
اما این دو اتفاق برای ایجاد CDI کافی نیستند. یک اتفاق سوم هم لازم است که دقیقاً مشخص نیست چیست اما محتملترین توضیح به صورت زیر است:
سومین اتفاقی که برای ایجاد CDI لازم است، احتمالاً واکنش ناکافی سیستم ایمنی به توکسینها یا ویژگی خاصی آن گونهی توکسیکوژن است.
مصرف داروهای آنتیباکتریال
اصلیترین ریسک فاکتور برای CDI، مصرف آنتیبیوتیک است. آنتیبیوتیکها با برهم زدن فلور نرمال بدن، فرصت رشد و بیماریزایی را برای این باکتری ایجاد میکنند.
تقریباً مصرف هر آنتیبیوتیکی میتواند ریسک ابتلا به CDI را افزایش دهد – حتی ونکومایسین که برای درمان آن استفاده میشود!
شما به این محتوا دسترسی ندارید
برای مطالعه ادامه این مطلب نیازمند اشتراک ویژه مدرسه پزشکی هستید. خرید اشتراک از طریق صفحه شخصی امکانپذیر است.
تمرین درس
یکی از نتایجی که در آزمایشات بیماران مبتلا به فرم شدید CDI مشاهده میشود، افزایش کراتینین سرم بیماران است. به نظر شما علت این اتفاق چیست؟
برای امتیاز دهی به این مطلب، لطفا وارد شوید: برای ورود کلیک کنید




