دستگاه پالس اکسیمتر امروزی در دهه ۱۹۷۰ میلادی معرفی شده است و ما روزانه در درمانگاهها، اتاق عمل، اورژانس و بخشها از آن استفاده میکنیم. استفاده از پالس اکسیمتری آن چنان رایج شده است که از آن به عنوان علامت حیاتی پنجم (fifth vital sign) نام برده میشود.
اما رایج بودن و استفادهی زیاد، دلیلی بر دانستن نحوه کارکرد و شناخت کامل کاربردها و محدودیتهای آن نمیشود. برای استفادهی حداکثری از هر دستگاهی بهتر است علاوه بر نحوه کارکرد، با نقاط ضعف آن هم به خوبی آشنا باشیم؛ چرا که ممکن است ما را به اشتباه بیندازد.

برای اینکه دو عملکرد اصلی ریه – اکسیژن رسانی و دفع دی اکسید کربن – را به طور مستقیم ارزیابی کنیم، گازهای خون شریانی (arterial blood gas یا ABG) را اندازهگیری و تفسیر میکنیم که اطلاعاتی در مورد pH، فشار نسبی اکسیژن (partial pressure of O2) و فشار نسبی دی اکسید کربن (PaCO2) به ما میدهد.
نمونهگیری شریانی برای آزمایش ABG به طور کلی بیخطر است؛ ولی چون برای ارزیابی مداوم باید یک کاتتر در شریان تعبیه شود ممکن است دردناک باشد و روشی تهاجمی محسوب میشود.
در نتیجه ما از روشهای غیرتهاجمی مثل پالس اکسیمتری (البته فقط برای ارزیابی اکسیژنرسانی بافتی و نه شرایطی مثل افزایش CO2 یا هایپرکاپنه) استفاده میکنیم.
پالس اکسیمتر با اندازهگیری درصد اشباع (saturation) هموگلوبین شریان محیطی، به عنوان مارکری جایگزین برای نشان دادن اکسیژنرسانی بافتی به کار میرود.
اگر بخواهیم سادهتر بگوییم، پالس اکسیمتر به ما میگوید چند درصد از هموگلوبین در خون، در حال حمل اکسیژن است.

البته از مدتها قبل، روشها و دستگاههایی برای اندازهگیری اشباع هموگلوبین از اکسیژن اختراع شده بودند. اما استفاده از آنها با سختیهایی همراه بود و از طرفی دستگاههای ساختهشده منبع نور پایداری نداشتند.
در ادامه با نحوه کارکرد پالس اکسیمتر، کاربردها و محدودیتهای آن آشنا میشویم.
پالس اکسیمتر چگونه کار میکند؟
مفاهیم اولیه
برای این که پالس اکسیمتری را به خوبی یاد بگیریم، لازم است ابتدا تعاریف تعدادی اصطلاحات پایه را مرور کنیم.
اکسیژن به دو فرم در خون وجود دارد: اکسیژن محلول در پلاسما (dissolved O2) و اکسیژنی که به هموگلوبین متصل است (Hb-bound).
هموگلوبین از نظر اتصال و انتقال اکسیژن به فرم عملکردی (functional) یا غیرعملکردی (non-functional) تقسیم میشود.
هموگلوبین عملکردی با اتصال به اکسیژن در انتقال آن با بافتها نقش دارد. زمانی که اکسیژن به هموگلوبین متصل شده است به آن اکسی هموگلوبین (oxyhemoglobin)، و زمانی که اکسیژنی به هموگلوبین متصل نیست به آن دئوکسی هموگلوبین (deoxyhemoglobin) میگوییم.
هموگلوبین غیرعملکردی چون نمیتواند به اکسیژن وصل شود، در نتیجه نقشی در اکسیژنرسانی به بافتها ندارد. دو نمونه از هموگلوبینی که نمیتوانند به اکسیژن وصل شوند شامل کربوکسی هموگلوبین (carboxyhemoglobin) متهموگلوبین (methhemoglobin) است.
کربوکسی هموگلوبین هموگلوبینی است که به مونوکسید کربن (carbon monoxide یا CO) متصل شده است.
در متهموگلوبین، آهن فروس (ferrous iron) که دو ظرفیتی (+Fe2) است، با آهن فریک (ferric iron) که سه ظرفیتی (+Fe3) است و توانایی اتصال به اکسیژن ندارد، جایگزین شده است.
فشار سهمی (partial pressure) اکسیژنی که در خون شریانی به صورت محلول وجود دارد (dissolved oxygen)، partial pressure of arterial O2 یا PaO2 نامیده میشود.
درصدی از هموگلوبین که در خون شریانی به اکسیژن وصل شده است arterial O2 saturation یا SaO2 نامیده میشود. هنگامی که سچوریشن اکسیژن شریان محیطی توسط یک پالس اکسیمتر اندازه گیری میشود، به آن peripheral arterial O2 saturation یا pulse oximeter saturation یا SpO2 میگوییم.
پس عددی که با پالس اکسیمتر اندازه میگیریم، SpO2 است که در واقع تخمینی از SaO2 محسوب میشود.
در نمودار معروف oxygen-hemoglobin dissociative curve میتوانیم رابطه بین PaO2 و SaO2 را به خوبی ببینیم:
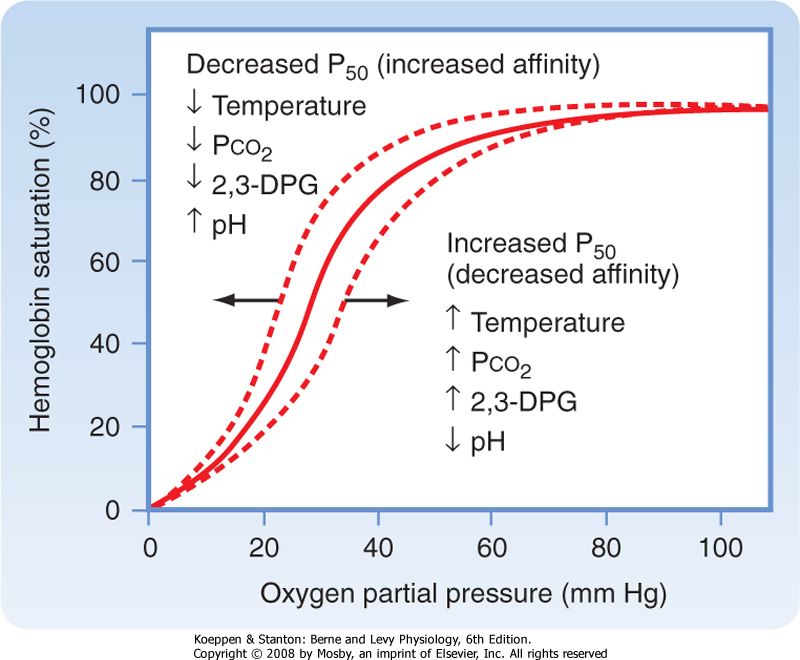
هموگلوبین در فشارهای اکسیژن شریانی (PaO2) متفاوت، تمایل متفاوتی برای اتصال به اکسیژن دارد. با وجود اینکه رابطه این دو خطی نیست ولی با افزایش PaO2، میزان SaO2 هم افزایش پیدا میکند.
مثلاً در PaO2 برابر ۵۰ میلیمتر جیوه، SaO2 حدود ۸۰ درصد خواهد بود و در PaO2 برابر ۶۰ میلیمتر جیوه، SaO2 حدود ۹۰ درصد. دو عامل مهمی هم که بر روی این نمودار اثر دارند، دما و pH هستند.
با جدول زیر میتوانیم با استفاده از PaO2 اندازهگیری شده با ABG، میزان SaO2 را تخمین بزنیم. البته به شرایط استفاده از جدول (دمای ۳۷ درجه سانتیگراد و pH برابر ۷/۴) دقت کنید.
PaO2 طبیعی به عواملی مانند ارتفاع از سطح دریا بستگی دارد و حدود ۸۰ تا ۱۰۰ میلیمتر جیوه است. با دقت به جدول زیر متوجه میشویم که در صورت کاهش PaO2 از ۱۰۰ به ۷۰، SaO2 صرفاً از حدود ۹۷ درصد به ۹۴ دصد میرسد. به عبارت دیگر، با وجود کاهش ۳۰ میلیمتری، هنوز SaO2 و متعاقباً SpO2 در محدوده طبیعی است.

اجزا دستگاه پالس اکسیمتر و نحوه کارکرد
پالس اکسیمتر دو جزء دارد: پروب محیطی و ریزپردازنده.
پروب محیطی خود دو قسمت دارد: یک طرف که حاوی دو دیود نوری است که نور با طول موجهای متفاوت ساطع میکنند. و طرف دیگر هم سنسور نور است یا photodetector.
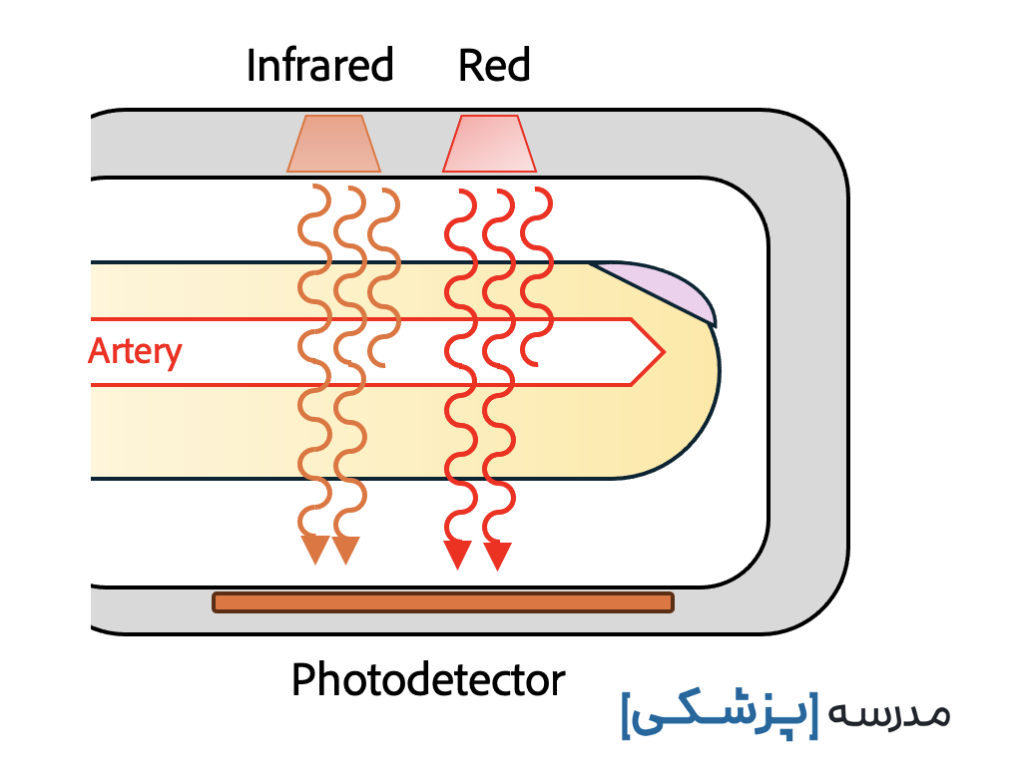
از یک طرف پروب، نور توسط دیودها به بافتها تابانده میشود.
همهی اتمها و مولکولها طول موجهای خاصی از نور را جذب میکنند. این موضوع اساس تکنیکی به نام اسپکتروفوتومتری (spectrophotometry) است. در این تکنیک طول موجهای خاصی از نور به یک محیط تابانده شده تا بتوانیم ترکیبات مولکولی آن محیط را تشخیص بدهیم.
بافت بر اساس ویژگیهایی که دارد، مقداری از نور را جذب کرده و بقیه را از خود عبور میدهد.
سنسور نور در طرف دیگر میزان نوری را که توسط بافت جذب شده است، شناسایی میکند. این کار را با سنجش میزان نوری که جذب نشده است انجام میدهد. بعد از ارسال این اطلاعات به ریزپردازنده، SpO2 محاسبه میشود.
در اینجا دستگاه برای تخمین SpO2 از قانون بیر – لامبرت (Beer-Lambert law) استفاده میکند.
طبق این قانون میزان نوری که توسط یک محلول یا بافت جذب میشود، به میزان اجزاء جاذب نور (light absorbing substance) در آن بستگی دارد. پس هر چه میزان این اجزاء جاذب نور بیشتر باشد، نور بیشتر جذب میشود (Beer’s Law).
هموگلوبین نور را جذب میکند. پس هر چه میزان هموگلوبین در بافت بیشتر باشد، نور بیشتری به خود جذب کرده و نور کمتری عبور میدهد. سنسور این میزان نور را شناسایی میکند.

همچنین هرچه طول مسیری که نور طی میکند تا از دیود نوری به سنسور برسد طولانیتر باشد، نور بیشتری توسط بافت جذب میشود (Lambert’s Law).
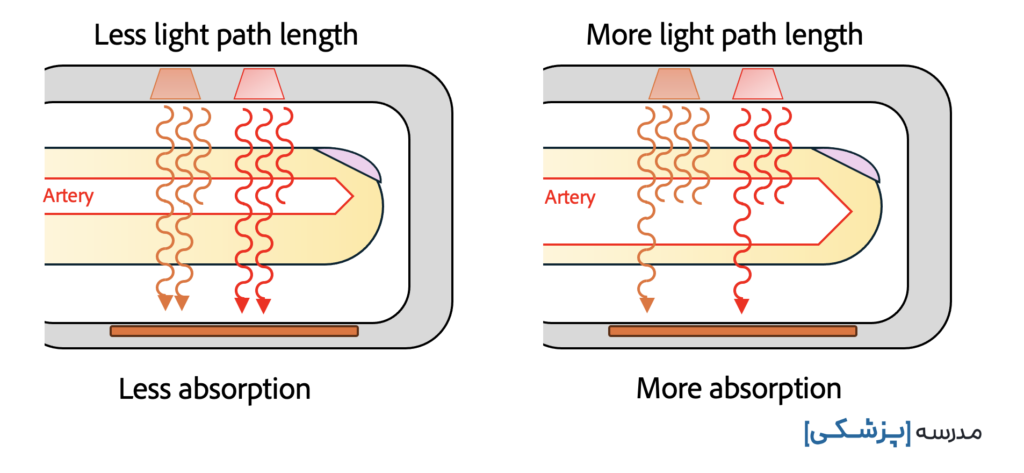
در پالس اکسیمتری طول مسیر نور مشخص است و هموگلوبین هم به عنوان جذبکنندهی نور وجود دارد. پس این میزان نور شناسایی شده و برای ریزپردازنده ارسال میشود.
میدانیم که به جز خون بافتهای دیگری هم بین دیود و سنسور نور وجود دارند و همچنین همهی خونی که در مسیر نور قرار دارد، شریانی نیست. ما میخواهیم میزان اکسی هموگلوبین خون شریانی را اندازه بگیریم.
پس دستگاه برای این که بتواند درصد اشباع هموگلوبین شریانی را حساب کند، دو چالش پیش رو دارد:
- افتراق اکسی هموگلوبین از دئوکسی هموگلوبین
- افتراق خون شریانی از وریدی
مهندسان طراح پالس اکسیمتر چطور این چالشها را حل کردند؟
هم غلظت هموگلوبین و هم طول مسیری که نور طی میکند، بر جذب نور مؤثر است. برای حل اولین چالش، پالس اکسیمتر به جای یک نور، از دو نور استفاده میکند.
نورهای مختلف طول موج متفاوتی دارند. پالس اکسیمتر با داشتن دو دیود، دو نور قرمز (red) و مادون قرمز (infrared) را ساطع میکند. ما – به عنوان انسان – فقط نور قرمز پالس اکسیمتر را میبینیم و به همین خاطر نورش قرمز رنگ است.
نور قرمز طول موجی حدود ۶۶۰ نانومتر دارد و نور مادون قرمز طول موجی حدود ۹۴۰ نانومتر.
اکسی هموگلوبین و دئوکسی هموگلوبین هر یک به میزان متفاوتی نور جذب میکنند:
- اکسی هموگلوبین، نور مادون قرمز (با طول موج ۹۴۰ نانومتر) بیشتری نسبت به دئوکسی هموگلوبین جذب میکند. به همین خاطر است که ما خون اکسیژن دار را قرمز میبینیم. زیرا که نور قرمز را خوب جذب نمیکند.
- دئوکسی هموگلوبین، نور قرمز (با طول موج ۶۶۰ نانومتر) بیشتری نسبت به اکسی هموگوبین جذب میکند.
میتوانیم با دو نمودار میزان جذب نور اکسی هموگلوبین و دئوکسی هموگلوبین را در طول موجهای متفاوت با یکدیگر مقایسه کنیم. میبینیم میزان جذب نور هر کدام در طول موجهای متفاوت، فرق میکند.

سنسور نور میزان جذب نور قرمز و مادون قرمز را شناسایی کرده و آنها را به ریزپردازنده ارسال میکند. ریزپردازنده هم میزان جذب نور را در دو طول موج مختلف با هم مقایسه میکند و چون اکسی هموگلوبین و دئوکسی هموگلوبین میزان جذب متفاوتی دارند، به راحتی میتواند آنها را از هم افتراق دهد.

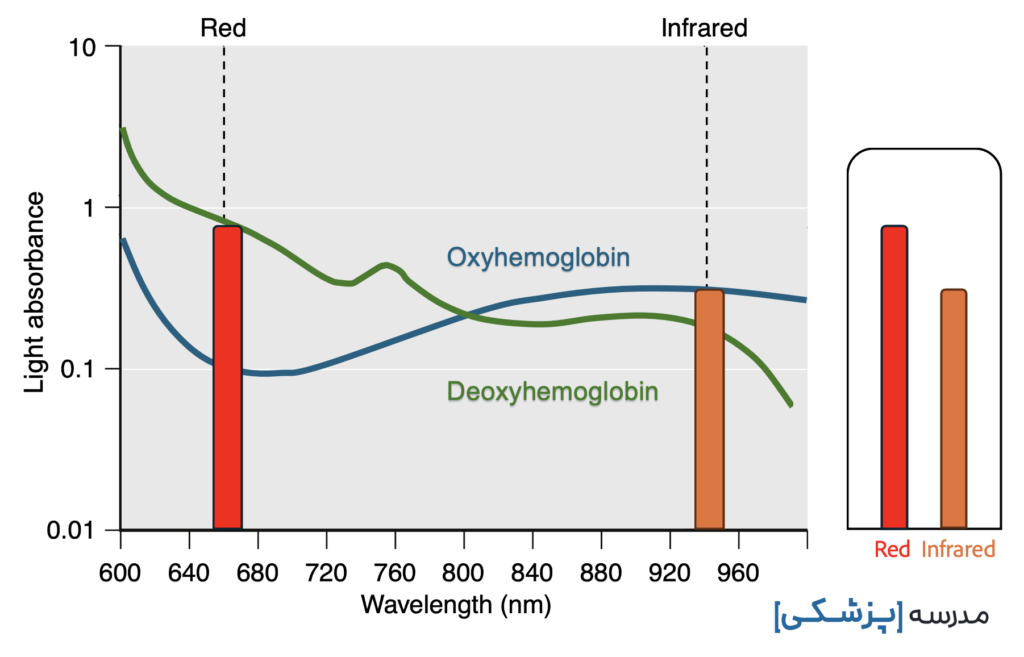
ریزپردازنده جذب نور بافتها را در هر طول موج تجزیه و تحلیل میکند تا غلظت اکسی هموگلوبین و دئوکسی هموگلوبین را به ترتیب تعیین کند. سپس غلظت اکسی هموگلوبین را بر جمع اکسی هموگلوبین و دئوکسی هموگلوبین تقسیم می کند تا SpO2 به دست آید.
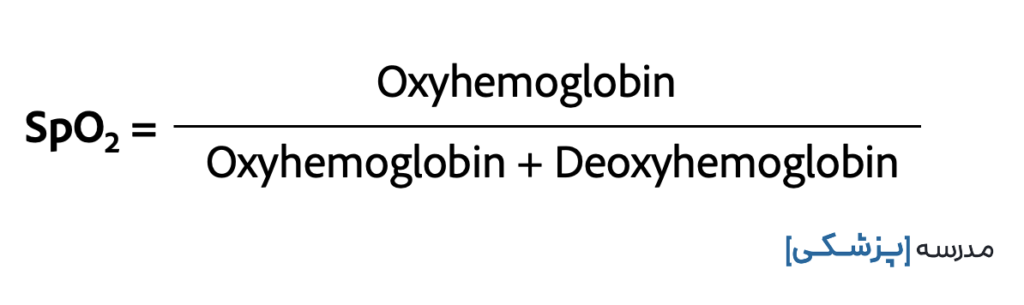
شاید این سؤال برایتان پیش آمده باشد که اصلاً پالس اکسیمتر از کجا میفهمد این میزان از جذب نور صورت گرفته و کشف شده توسط سنسور طبیعی یا غیرطبیعی است؟
اعمال قانون فیزیک در یک محیط کنترل شده با منبع نوری ثابت و ذرات همگن در یک محلول مشکلی به وجود نمیآورد.
اما در بدن با وجود گلبولهای قرمز که اشکال نامنظمی دارند، نور از مسیر خود منحرف شده و به خوبی به سنسور نمیرسد و این کار را سخت میکند. برای این کار باید دستگاهها کالیبره شوند.
پردازندهی دستگاهها بر اساس یکسری جدول به عنوان مرجع کالیبره میشوند. یعنی تعدادی فرد سالم متقاضی شدند و در محیطهایی با میزان اکسیژن محیطی متفاوت نفس کشیدند و از آنها نمونه خون شریانی گرفته شد و ABG اندازهگیری شد.
سپس دادههای به دست آمده از طریق ABG با میزان SpO2 نشان داده شده توسط دستگاه تطابق داده شد و دستگاهها کالیبره شدند.
چون قرار دادن متقاضیان در فشار پایین محیطی و آوردن SaO2 در محدوده کمتر از ۷۵ میلیمتر جیوه غیراخلاقی محسوب میشود، دستگاههای پالساکسیمتری نیز در سچوریشنهای زیر ۷۵٪ به دلیل نداشتن مرجعی مطمئن برای مقایسه، چندان دقیق نیستند.
به همین دلیل سازندگان پالس اکسیمتر، عددهای نشان داده شده بین ۷۰ تا ۱۰۰ درصد را با درصد خطای ۲ الی ۳ درصد دقیق میدانند.
در بالین محدوده ۸۰ تا ۱۰۰ درصد را مطمئنتر میدانیم و به اعداد نشان داده شدهی کمتر از این محدوده چندان اعتماد نمیکنیم. زیرا در اعداد ۷۰ تا ۸۰ درصد، به میزان قابل توجهی نیز تحت تأثیر رنگ پوست قرار میگیرد.
به سراغ چالش دوم برویم. یعنی افتراق خون شریانی از دیگر بافتها.
اکسیمتری در اوایل دهه ۱۹۴۰ میلادی معرفی شد. همانند موارد دیگری، اکسیمتری نیز از صنایع نظامی به پزشکی رسید. در آن زمان از دستگاههایی برای تخمین اشباع اکسیژن خون خلبانهای هواپیماهای جنگنده در ارتفاعات استفاده میکردند. این دستگاهها به لاله گوش متصل میشدند.
یکی از بزرگترین مشکلات پالس اکسیمتری اولیه این بود که نمیتوانست خون شریانی و وریدی را افتراق دهد. برای حل این مشکل، از یک ویژگی همیشه حاضر خون شریانی استفاده کردند: اینکه اگر جریان خون ضرباندار باشد، خون به احتمال خیلی زیاد شریانی است و اینگونه بود که دستگاه pulsatile oximetry ساخته شد.
دو نوع دستگاه pulsatile oximetry داریم. در یک نوع دیودهای نوری و سنسورها در مقابل یکدیگر هستند و لایههایی از بافت بین آنها قرار میگیرد. در این نوع از میزان نور عبوری، اکسیمتری انجام میدهیم (transmission oximetry).
در نوع دیگر دیودهای نوری و سنسور در کنار هم هستند و از میزان نور بازگشتی اکسیمتری انجام میدهیم (reflectance oximetry).
دیودها در هر ثانیه بیش از صد بار روشن و خاموش میشوند تا بتوانند میزان جذب نور توسط هموگلوبین در خون شریانی را ثبت کنند.
اما میدانیم به جز خون شریانی، بافتهای دیگر و حتی خون مویرگی و وریدی هم وجود دارد. دستگاه چطور خون شریانی را از بقیه بافتها افتراق میدهد و جذب نور در بقیه را نادیده میگیرد؟
در اینجا دستگاه از ویژگی ضرباندار بودن گردش خون شریانی استفاده میکند (pulsatile flow).
در واقع دستگاه طوری طراحی شده است که فقط جذب نوری را شناسایی میکند که ضرباندار است. با هر ضربان قلب، به علت کمپلیانس سرخرگها، دیوارهی آنها متسع شده و حجم خون داخل شریان تغییر میکند و در نتیجه شدت نور جذبشده به علت میزان خون بیشتر متفاوت است (changing absorbance).
جذب در بقیه بافتها شامل پوست، ناخن، خون مویرگی و وریدی و هرچیزی بین دیود نوری و سنسور باشد، غیر ضرباندار است (non-pulsatile flow). همچنین در چند موقعیت مثل سفت شدن دیواره سرخرگ در اثر افزایش سن، کمپلیانس آن کم شده و در آنجا نیز ممکن است حجم خون تغییر نکند. پالس اکسیمتری این خون را نیز به عنوان خون وریدی میشناسد و با آن کاری ندارد.
عملکرد ریزپردازنده این است که جذب نور را در جریان ضربانی و غیر ضربانی مقایسه کند تا جذب نور خون شریانی را جدا کند و SpO2 را بر اساس خون شریانی ضرباندار تعیین کند.
در واقع برای انجام محاسبه فرمول SpO2، پردازنده فقط میزان جذب نور جریان ضرباندار را در نظر گرفته و بقیه را نادیده میگیرد. پس، فرض پالس اکسیمتر این است که هر آنچه ضربان دارد، خون شریانی است. در بسیاری از مواقع، این فرض صحیح است. خطاهایی نیز دارد که در ادامه به آن میپردازیم.
همین ویژگی ضربانی بود خون شریانی، به پالس اکسیمتر این امکان را میدهد که علاوه بر SpO2، این جریان خون را بر اساس تغییراتی که در جذب نور در طی هر ضربان اتفاق میافتد به صورت موجهایی نشان دهد و در کنار این بتواند ضربان قلب را هم ثبت کند.

منبع عکس (با اندکی تغییر): کتاب بیهوشی میلر ویرایش نهم
نکاتی که برای پالس اکسیمتری باید بدانیم
محل ایده آل برای قرار دادن پروب پالس اکسیمتر جایی است که خونرسانی یا پرفیوژن مناسبی داشته باشد، نسبتاً بیحرکت باشد و استفاده از آن برای بیمار راحت باشد.
رایجترین جاهایی که استفاده میشوند لاله گوش و انگشتان هستند. با این حال در مواقعی که پرفیوژن بافتی خوبی در این نقاط وجود ندارد، سایر محلها مثل انگشتان پا، گونه ها، بینی و حتی زبان و آلت تناسلی مردانه هم ممکن است استفاده شوند.
در بزرگسالان فرقی ندارد که پروب را در سمت راست یا چپ ببندیم. در نوزادان چون اندازهگیری SpO2 میتواند به تشخیص بیماریهای مادرزادی قلب کمک کند، بهتر این است که پروب را بر روی اندام فوقانی راست ببندیم. این کار به تشخیص مجرای شریانی باز (patent ductus arteriosus) کمک میکند.
از آنجایی که تنهی براکیوسفالیک که خونرسانی سمت راست گردن و اندام فوقانی راست را برعهده دارد قبل از مجرای شریانی جدا شده (preductal) و با خون وریدی ترکیب نمیشود، عدد دقیقتر و مطمئنتری برای اکسیژن شریانی نوزاد در اختیارمان قرار میدهد. این عدد را با عدد SpO2 در پا (postductal) مقایسه میکنند.
در انتخاب پروب سایز محل اندازهگیری را در نظر داشته باشیم. اگر پروب سایز مناسبی نداشته باشد، ممکن است محل دیودهای نوری با سنسورها مطابقت نداشته باشند و آمار دقیقی را در اختیار پردازنده دستگاه قرار ندهند.
اگر پروب برای انگشت بیمار خیلی بزرگ است ممکن است بلغزد و نور به طور کامل از انگشت عبور نکند.
یا اگر پروب خیلی کوچک باشد یا خیلی سفت روی انگشت قرار گیرد، ممکن است پالس وریدی ایجاد شود. این پالسهای وریدی با پالسهای شریانی تداخل ایجاد کرده که باعث میشود پالس اکسیمتر بهطور کاذب عدد پایینتری را نشان دهد.
محدودیتهای پالس اکسیمتر
محدودیتهای پالس اکسیمتری شامل موارد زیر است:
درست قرار نگرفتن پروب و پرفیوژن بافتی ضعیف
همان طور که گفتیم پالس اکسیمتر باید جذب نور جریان ضرباندار شریانی را از بقیه بافتها جدا کند و SpO2 را اندازه بگیرد. این جزء ضرباندار تنها بخش خیلی کوچکی از کل جذب نور را شامل میشود. همین موضوع آن را در معرض خطاهای زیادی قرار میدهد.
حتی اگر اندکی تغییر در نحوهی قرارگیری پروب و خونرسانی به آن ناحیه صورت بگیرد، دیگر پالس اکسیمتر چندان دقیق نخواهد بود.
در این مواقع حتماً و حتماً به جای عدد پالس اکسیمتر، به نمودار جریان ضرباندار شریانی که توسط پالس اکسیمتر ثبت میشود، توجه کنیم.
به این نمودار ثبت شده نمودار پلتیسموگرافیک یا “plethysmographic trace” یا به طور رایجتر “pleth” میگویند.
در واقع SpO2 باید توسط pleth کیفیتسنجی شود. اگر نمودار به شکلی منظم و آن طور که باید ثبت نشود، دیگر عدد SpO2، چه طبیعی و چه غیر طبیعی ارزشی ندارد. پس این جمله معروف را به خاطر داشته باشیم:
When looking at SpO2, see pleth before O2.
حال این موضوع را به خوبی میفهمیم که اگر بیمار در حین پالس اکسیمتری در حال تشنج باشد، بلرزد یا همزمان توسط آمبولانس در حال انتقال و جابجایی باشد و خلاصه به هر نحوی پروب به خوبی در محل درستش قرار نگرفته باشد، عدد نشان داده شده خیلی دقیق نیست.
شکل زیر به خوبی این موضوع را نشان میدهد:

شایعترین علتی که احتمالاً همه ما آن را دیدهایم این است که خونرسانی (perfusion) موضعی به ناحیهای که پروب را قرار دادهایم مختل باشد که خود را در شکل امواج pleth هم نشان میدهد (شکل بالاتر).
این مشکل میتواند به دلیل وازوکانستریکشن عروق محیطی، فشار خون پایین، هایپوترمی، شوک و یا آنمی شدید باشد.
مثلاً فردی که در شوک است و فشار خون پایینی دارد و در حال دریافت وازوپرسوری مثل نور اپی نفرین است، خون کمتری به انتهای اندامهایش میرسد و پالس اکسیمتر نمیتواند به خوبی SpO2 را اندازهگیری کند.
یا کسی که بیماری عروق محیطی دارد و خونرسانی ضعیفی به انتهای اندام دارد، پالس اکسیمتر قادر به دریافت سیگنال از خون شریانی نیست و اندازهگیری سخت و گاهی غیر ممکن میشود.
همچنین کسی که دچار پدیده رینود یا Raynaud’s phenomenon شده است، در هنگام حمله، ممکن است پالس اکسیمتر نتواند جریان را تشخیص بدهد.
دیسهموگلوبینمی
وجود هموگلوبینهای غیرعملکردی که در ابتدا معرفی کردیم، مثل مت هموگلوبین و کربوکسی هموگلوبین (هموگلوبین متصل به کربن مونوکسید) هم میتواند باعث شود پالس اکسیمتر نتواند اکسی هموگوبین را اندازه بگیرد.
در طول موج ۹۴۰ نانومتر، جذب نور کربوکسی هموگلوبین حداقل است و بر SpO2 تأثیری نمیگذارد. با این حال، در طول موج ۶۶۰ نانومتر، جذب نور کربوکسی هموگلوبین تقریباً مشابه جذب اکسی هموگلوبین است.
در شرایط مسمومیت با CO، به دلیل اتصال مونوکسید کربن به هموگلوبین و ایجاد کربوکسی هموگلوبین، پالس اکسیمتر نمیتواند بین اکسی هموگلوبین و کربوکسی هموگلوبین تمایزی قائل شود و در جایی که SaO2 واقعاً کم شده است، با نشان دادن SpO2 تقریباً نرمال، ما را به اشتباه میاندازد.
دقت کنیم که در مسمومیت با کربن مونوکسید، PaO2 مشکلی ندارد؛ زیرا PaO2 مرتبط با اکسیژن محلول در پلاسما است و نه اکسیژن متصل به هموگلوبین. اما این PaO2 طبیعی، به هیچ عنوان برطرفکنندهی نیاز بدن نیست و به همین خاطر است که به هموگلوبین نیاز داریم که اکسیژن را به بافتها منتقل کند.
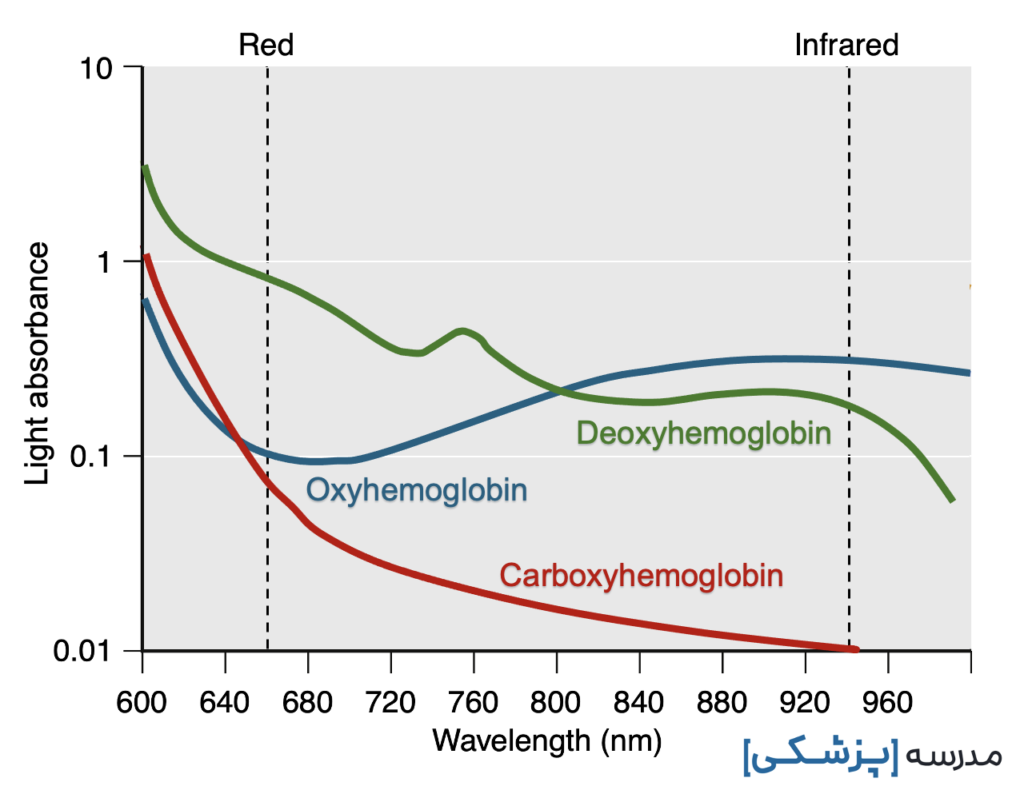
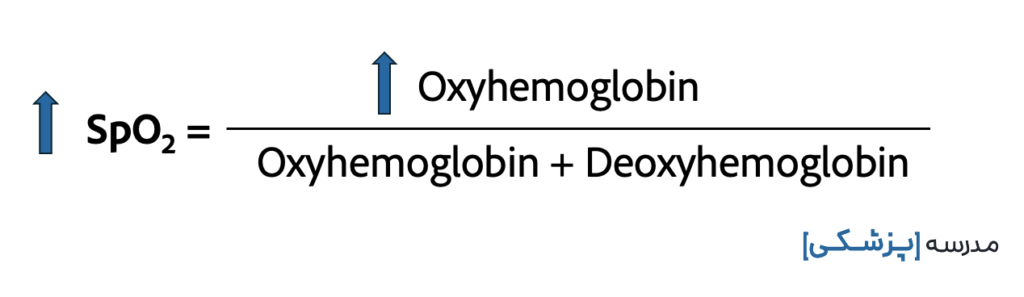
مت هموگلوبین در طول موج ۹۴۰ نانومتر، نسبت به دئوکسی هموگلوبین و اکسی هموگلوبین، نور بیشتری را جذب میکند، اما در طول موج ۶۶۰ نانومتر، جذب نور متهموگلوبین تقریباً مشابه جذب دی اکسی هموگلوبین است.
در طول موج ۶۶۰ نانومتر، چون پالس اکسیمتر نمی تواند بین مت هموگلوبین و دئوکسی هموگلوبین تمایز قائل شود، ممکن است به اشتباه غلظت بالایی از دئوکسی هموگلوبین را درک کرده که باعث میشود به طور کاذب SaO2 کمتر از حد واقعی نشان داده شود.


وجود کربوکسی هموگلوبین ممکن است باعث شود پالس اکسیمتر به صورت کاذب SpO2 را بالاتر نشان دهد، در حالی که با وجود متهموگلوبین ممکن است بسته به غلظت اکسی هموگلوبین، عدد را به صورت کاذب بالاتر یا پایینتر نشان دهد.
بر خلاف پالس اکسیمترهای قدیمی، پالس اکسیمترهای جدیدتر این قابلیت را دارند که حداکثر هشت نور با طول موجهای متفاوت ساطع کنند که این امکان را برای اکسیمتر فراهم میکند که کربوکسی هموگلوبین و متهموگلوبین را هم افتراق دهد.

پالس اکسیمترهای جدید با قابلیت افتراق هموگلوبینهای غیر عملکردی بسیار گران قیمت بوده و در دسترس ما نیست. اگر شک داشته باشیم که علت هایپوکسمی فرد وجود هموگلوبین غیرعملکردی است یا در واقع بیمار دیس هموگلوبینمی دارد، برای تشخیص این مشکل چه کار میتوانیم کنیم؟
اگر فشار نسبی اکسیژن محلول در خون (partial pressure of O2) را که توسط ABG (نه VBG) اندازه بگیریم، میتوانیم توسط جدول زیر که در ابتدای متن هم به آن اشاره کردیم به میزان SaO2 پی ببریم:

در این جدول فرضیاتی وجود دارد که به آن دقت کنیم: دمای ۳۷ درجه سانتیگراد و pH برابر ۷/۴ باشد.
همانطور که گفتیم عددی که توسط پالس اکسیمتری اندازه میگیریم SpO2 است که در واقع تخمینی از SaO2 است. حال اگر SaO2 به دست آمده از جدول بالا، اختلافی بیش از ۵٪ را نسبت به SpO2 که پالس اکسیمتر نشان میدهد داشته باشد، میگوییم oxygen saturation gap وجود دارد و باید شک کنیم که هموگلوبین از نوع دیگری غیر از اکسی هموگلوبین در گردش خون وجود دارد.
رنگها
اگر بین منبع نور و بستر عروقی که نور توسط پالس اکسیمتر تابانده میشود، مانع رنگی وجود داشته باشد پالس اکسیمتر کاهش اشباع هموگلوبین توسط اکسیژن را نشان میدهد.
برخی از رنگهای استفاده شده در لاکها و ناخنهای مصنوعی، نور با طول موج ۶۶۰ نانومتر (طیف قرمز) و ۹۴۰ نانومتر را (طیف مادون قرمز) جذب کرده و در سنجش دقیق اکسی هموگلوبین اختلال ایجاد میکنند.
پس در شرایطی که عدد پالس اکسیمتری برایمان اهمیت دارد و بیمار اجازه میدهد، حتماً هر گونه رنگ و ماده اضافه را از روی انگشتی که میخواهیم پروب را قرار دهیم، پاک کنیم. البته میتوانیم از نقاط دیگری برای اندازهگیری با پالس اکسیمتر مثل لاله گوش و نوک بینی هم استفاده کنیم.
برخی رنگها که در برخی شرایط به صورت وریدی استفاده میشوند (مثل متیلن بلو) هم همین مشکل را ایجاد کرده و در جذب نور قرمز و مادون قرمز اختلال ایجاد میکنند.
وجود جریان ضربانی وریدی
بالاتر اشاره کردیم که یکی از چالشهای اختراع پالس اکسیمتر در افتراق خون شریانی از وریدی است که این کار را با سنجیدن میزان جذب نور در جریان ضرباندار و غیر ضرباندار (pulsatile flow and non-pulsatile flow) و مقایسه آنها انجام میدهد.
یکی از شرایطی که باعث ایجاد ضربان وریدی و اختلال در این موضوع میشود، محکم بستن پروب است. اما شرایط پاتولوژیکی هم وجود دارند که باعث ایجاد این اختلال در پالس اکسیمتری میشوند.
به طور مثال در فردی که نارسایی بطن راست دارد یا دچار نارسایی دریچه تریکاسپید است، پالس اکسیمتر ممکن است به اشتباه پالسهای وریدی ایجاد شده را به جای سیگنال شریانی دریافت کرده و اندازهگیری را سخت کنند.
معنای کاهش SpO2
نباید یادمان برود که SpO2 یک نشانگر جایگزین (surrogate marker) برای میزان اکسیژن خون شریانی است. آنچه در اصل اهمیت دارد، CaO2 یا arterial oxygen content یا محتوای اکسیژن خون شریانی است.
CaO2 = 1.34 × [Hb] × SaO2 (mL/dL)
عدد ۱/۳۴ از ظرفیت هموگلوبین برای اتصال به اکسیژن آمده و یک گرم هموگلوبین به ۱/۳۴ میلیلیتر اکسیژن میتواند متصل بشود. به جای [Hb] نیز غلظت هموگلوبین را با واحد g/dL میگذاریم. در یک شرایط ایدهآل با هموگلوبین ۱۵ و اشباع ۹۸ درصدی، CaO2 برابر با ۱۹/۷ mL/dL است.
حال اگر اشباع ۱۰ درصد کم بشود و به ۸۸ درصد برسد، محتوای اکسیژن شریانی به ۱۷/۷ خواهد رسید.
این ده درصد در بالین قابل توجه در نظر گرفته میشود. اما همانطور که پاول مارینو در The ICU Book بسیار بجا تذکر میدهد، تغییراتی در SpO2 که از لحاظ بالینی اهمیت دارند، منجر به تغییر اندکی در محتوای اکسیژن شریانی میشوند.
در اینجا به دو نکته باید توجه کنیم:
کاهش ده درصدی SpO2 نیست که نگرانکننده است. ادامه یافتن اتفاقی که منجر به این کاهش شده، نگرانمان میکند و باید آن را بیابیم و رفع کنیم.
کمترین میزان SpO2 برای هدایت بافتها به سمت متابولیسم هوازی نیز تعیین نشده است و به همین خاطر اعداد تجربی فعلی را به عنوان میزان قابل قبول در نظر میگیریم.
پیام درس
استفاده از پالس اکسیمتری آنقدر رایج شده است که از آن به عنوان fifth vital sign یاد میشود.
پالس اکسیمتر یک پروب محیطی و یک پردازنده دارد. پروب بر روی یکی از نقاط بدن قرار میگیرد و از یک طرف با داشتن دیود نوری، نور ساطع میکند و از طرف دیگر توسط سنسور میزان نور جذب شده را اندازهگیری میکند.
هموگلوبین عملکردی که در انتقال اکسیژن نقش دارد، به دو نوع اکسی هموگلوبین و دئوکسی هموگلوبین تقسیم میشود.
دیودها دو نور قرمز (با طول موج ۶۶۰ نانومتر) و مادون قرمز (با طول موج ۹۴۰ نانومتر) را به سمت عضو قرار گرفته در پالس اکسیمتر میتابانند. این عضو عمدتاً یکی از انگشتان دست است اما میتوان از لاله گوش، انگشتان پا و دیگر نقاط نیز استفاده کرد.
اکسی هموگلوبین، نور مادون قرمز بیشتری نسبت به دئوکسی هموگلوبین جذب میکند و دئوکسی هموگلوبین، نور قرمز بیشتری نسبت به اکسی هموگوبین جذب میکند.
پالس اکسیمتر با استفاده از این تفاوت در جذب نور بین اکسی هموگلوبین و دئوکسی هموگلوبین و با توجه به دادههای از پیش مشخص شده از افراد سالم، میزان SpO2 را اندازهگیری میکند.
چون باید فقط اکسیژن خون شریانی سنجیده شود، پالس اکسیمتر از ویژگی ضربانی بودن جریان خون شریانی استفاده میکند. در واقع دستگاه طوری طراحی شده است که فقط جذب نور جریان ضرباندار را میسنجد که به جز خون شریانی، معمولاً جزء دیگری این ویژگی را ندارد.
علاوه بر محاسبه درصد اشباع اکسیژن، پالس اکسیمتر نمودار پلتیسموگرافی یا pleth هم رسم میکند که شدت جریان ضرباندار را نشان میدهد و به نوعی عدد SpO2 نشان داده شده را کیفیتسنجی میکند.
برای همین ابتدا بهتر است شکل امواج را بررسی کرده و سپس به SpO2 توجه کنیم.
هرگاه به دلیل هایپوتنشن، هایپوترمی و وازوکانستریکشن عروق محیطی پرفیوژن بافتی ضعیف شود و یا پروب به خوبی روی عضو قرار نگیرد، پالس اکسیمتری در اندازهگیری دچار مشکل میشود. این موضوع خود را به خوبی در نمودار pleth نشان میدهد. پس فقط به عددی اعتماد کنیم که نمودار با شکل نرمال و منظم داشته باشد.
پالس اکسیمتر به دلیل نداشتن مرجع مناسب برای مقایسه، فقط در عدد ۸۰ تا ۱۰۰ درصد با ضریب خطای پایین عمل میکند. در اشباعهای پایینتر دقت آن به درستی سنجیده نشده است.
اگر هرگونه مادهی جاذب نور بین دیود و سنسور وجود داشته باشد (مثل لاک ناخن) ممکن است در جذب نور اختلال ایجاد کند. پس بهتر است لاک را پاک کرده و یا از محلهای دیگر پالس اکسیمتری را انجام دهیم.
اگر در خون میزان هموگلوبینهای غیرعملکردی مثل کربوکسی هموگلوبین یا متهموگلوبین زیاد شود، سنجش اکسی هموگلوبین و دئوکسی هموگلوبین با اختلال مواجه میشود.
وجود کربوکسی هموگلوبین ممکن است باعث شود پالس اکسیمتر به صورت کاذب SpO2 را بالاتر نشان دهد، در حالی که با وجود متهموگلوبین ممکن است بسته به غلظت اکسی هموگلوبین، عدد را به صورت کاذب بالاتر یا پایینتر نشان دهد.
SpO2 که با پالس اکسیمتری اندازه میگیریم تخمینی از SaO2 است. اگر SaO2 که با روش ABG به دست آمده اختلافی بیش از ۵٪ را نسبت به SpO2 که پالس اکسیمتر نشان میدهد داشته باشد، oxygen saturation gap وجود دارد و باید شک کنیم که هموگلوبین از نوع دیگری غیر از اکسی هموگلوبین در گردش خون وجود دارد.
در انتها دقت کنیم که خود فرآیند کاهش SpO2 نگرانکننده نیست. علت آن نگرانکننده است. زیرا کاهش ده تا پانزده درصدی SpO2 با کاهش قابل توجه محتوای اکسیژن خون شریانی همراه نیست. اما اگر آن فرآیند ادامهدار باشد، منجر به یک سلسله وقایع معیوب خواهد شد.
برای امتیاز دهی به این مطلب، لطفا وارد شوید: برای ورود کلیک کنید




عالی بود 👏👏
تو بخش نوزادان چون انگشتاشون خیلی کوچک بود ما گاهی کل دست یا چند انگشت رو داخل دستگاه میذاشتیم و اون موقع برام سوال بود ایا این خطا ایجاد نمیکنە، الان با توجە بە این نکاتی کە گفتە شد برداشت من اینە کە چون یک تقسیم اکسی هموگلوبین بر مجموع اکسی و دئوکسی هموگلوبین انجام میشه پس خطایی رخ نمیده، درستە؟