آزمایش erythrocyte sedimentation rate یا ESR یکی از تستهای ساده، ارزان و در دسترسی است که قدمتش به سالها قبل برمیگردد و به طور کلی به عنوان یک شاخص بیماری یا sickness index، البته در کنار شرح حال و معاینه فیزیکی استفاده میشود.
آزمایشی است که اگر درست و بجا استفاده شود میتواند خیلی کمککننده باشد و اگر هم چشمبسته درخواست شود و بخواهیم زیادی از حد به آن اتکا کنیم، میتواند بسیار گمراهکننده باشد.
در بحث مربوط به آزمایشها نکات بسیاری وجود دارد؛ از مثبت کاذب و منفی کاذب گرفته تا بحثهای تکنیکی اندازهگیری آنها. ما در بالین عادت کردهایم چشمبسته بدون اینکه به این نکات توجه بکنیم تست را درخواست و تفسیر بکنیم.
در همین بحث ESR چه بسیار مریضهایی که توسط سطوح پایینتر درمان با این عنوان که در خونت عفونت یا التهاب وجود دارد، به سطوح بالاتر ارجاع داده میشوند.
قصد داریم در مدرسه پزشکی به ملاحظاتی که در راه تفسیر تستهای آزمایشگاهی مختلف وجود دارد بپردازیم تا از خطاهایی که در این مسیر وجود دارد بکاهیم.
امیدواریم که بحث پیش رو در مورد ESR که به نحوه اندازهگیری و نکات مرتبط با تفسیر آن میپردازیم، کمک کند بتوانیم این آزمایش را بهتر تفسیر کنیم.
در درس دیگری، البته به طور خلاصه، به معرفی و توضیح آزمایش پروکلسیتونین و کاربرد آن در افتراق عامل باکتریایی و ویروسی پرداختهایم که توصیه میکنیم آن را هم در کنار این مبحث مطالعه کنید.
آزمایش ESR بستگی به بیمارستان فعالیت شما با نامهای گوناگونی بیان میشود:
- ESR
- سدیمان خون
- سدیمانتاسیون خون
- سد ریت (Sed. Rate)
در مقالات فارسی نیز با نامهایی مثل سرعت رسوب گلبول قرمز یا سرعت رسوب اریتروسیت بیان میشود که در محیط بالینی این عبارات کاربرد چندانی ندارند. در ادامهی این نوشته ما از همان مخفف ESR استفاده خواهیم کرد.
آنچه در ادامه میخوانید
- تاریخچه اندازهگیری سدیمان خون
- نحوه اندازه گیری Erythrocyte Sedimentation Rate
- نگاهی دقیقتر به رسوب گلبول قرمز در لوله آزمایش
- چرا زمانی که ESR بالا میرود میگوییم التهاب وجود دارد؟
- ملاحظات مهم در تفسیر آزمایش ESR در شرایط بالینی مختلف
- حد نرمال ESR
- مروری بر علل ESR بالا
- آزمایش ESR طبیعی هنگام التهاب
- برای چه کسی آزمایش ESR درخواست کنیم؟
- چه آزمایشی برای فرد بدون علامت با ESR بالا درخواست کنیم؟
- پیام درس
تاریخچه اندازهگیری سدیمان خون
پزشکان یونان باستان رسوب خون را نشانهای از وجود نوعی خصلت بد در بدن میدانستند. اولین بار یک پزشک لهستانی به اسم ادموند بیرناکی (Edmund Biernacki) در دو مقاله در سالهای ۱۸۹۴ و ۱۸۹۷ روشی برای اندازهگیری ESR معرفی کرد (+).
او از لولههایی که خودش ساخته بود استفاده کرد و بعد از اینکه ماده ضد انعقاد سدیم اگزالات را به آن اضافه کرد، آن را به مدت ۲۴ ساعت در دمای اتاق قرار میداد.
بیرناکی نتایج خود را پس از ۱ و ۲۴ ساعت ثبت و به صورت درصد ستون گلبولهای قرمز در لوله گزارش میکرد. او از مشاهدات خود چندین نتیجه گرفت (+):
- در افراد مختلف میزان رسوب خون متفاوت است.
- خونی که میزان کمتری گلبول قرمز دارد، سریعتر رسوب میکند.
- سرعت رسوب خون به میزان فیبرینوژن پلاسما بستگی دارد.
- در بیماریهای تبدار مثل تب روماتیسمی که میزان فیبرینوژن خیلی بالاست، ESR افزایش مییابد.
- در خونی که فیبرینوژن از آن جدا شده (دفیبرینه شده) فرآیند رسوب آهستهتر است.

در سال ۱۹۲۱ رابین فاریوس (Robin Fåhraeus)، پزشک سوئدی، ویژگیهای مهم دیگری از این تست معرفی کرد و همچنین گزارش کرد که میزان ESR در بارداری و بسیاری از شرایط التهابی افزایش مییابد.
او همچنین محلولهای پروتئینی مختلفی را با خون ترکیب میکرد و اثر آنها را بر روی کاهش یا افزایش ESR ثبت میکرد. او از محلولهای حاوی آلبومین، گلوبولین و فیبرینوژن استفاده کرد.
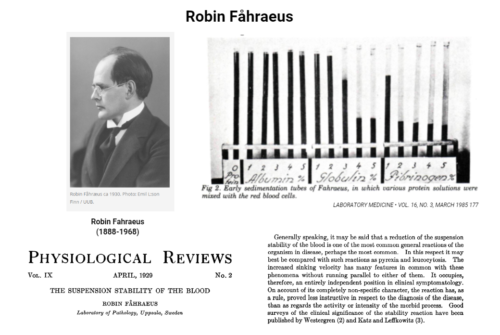
حدوداً همزمان با فاریوس، Albertsson Westergren تکنیک اندازهگیری ESR را اصلاح و استانداردسازی کرد. وسترگِرِن از لولههایی عمودی با قطر ۲/۵ میلیمتر استفاده کرد و همچنین در مورد ماده ضد انعقاد، سدیم سیترات را جایگزین سدیم اگزالات کرد.
او نشان داد که میزان ESR در افراد مبتلا به سل افزایش مییابد و به سرعت استفاده از ESR به عنوان تستی جهت غربالگری برای التهاب و بیماری مزمن رواج یافت.
ما امروزه از روشهای اصلاحشدهی روش Westergren استفاده میکنیم که به آن modified Westergren methods میگویند.
نحوه اندازه گیری Erythrocyte Sedimentation Rate
در حالت عادی، اگر یک نمونه خون از فرد بگیریم و در لوله آزمایش بریزیم، کل آن به شکل یکدست به رنگ قرمز است. گلبولهای قرمز همه جای آن حضور دارند.
اگر نمونه را بیحرکت بگذاریم، بعد از مدتی این گلبولهای قرمز شروع به رسوب (سدیمان) میکنند.
سدیمنت یا سدیمنتیشن (انگلیسی) (sedimentation) و سدیمان و سدیمانتاسیون (فرانسوی) (sédimentation) به معنای رسوب و تهنشینی هستند و از ریشه sedere به معنای نشستن ساخته میشوند.
با اندازه گیری erythrocyte sedimentation rate یا ESR در واقع ما سرعتِ (rate) رسوب (سدیمان) گلبولهای قرمز (erythrocyte یا red blood cells یا RBC) را اندازه میگیریم.
در آزمایش ESR که به صورت دستی (manual) اندازهگیری میشود نمونه خون وریدی گرفته شده از بیمار را که به آن مواد ضدانعقادی مثل سدیم سیترات اضافه کردهایم، در لولهای نازک و به صورت کاملاً عمودی (vertical) در دمای اتاق قرار میدهیم.
با گذشت زمان، گلبولهای قرمز داخل نمونه در اثر چسبیدن به یکدیگر و در اثر نیروی جاذبه شروع به رسوب میکنند. در حین رسوب کردن گلبولهای قرمز، پلاسما در بالا میماند و سپس ما میزان رسوب (sedimentation rate) را در ستون لوله آزمایش اندازه میگیریم.
برای بیان سرعت رسوب، مثل دیگر موقعیتهایی که سرعت را بیان میکنیم، به واحدی نیاز داریم که مسافت طی شده در زمان را به ما نشان بدهد. در اینجا مسافت طی شده، همان میزان رسوب (به میلیمتر) است و آن را در یک ساعت میسنجیم. اگر دقت کرده باشید، واحد ESR میلیمتر در یک ساعت (millimeter/hour) است.
یعنی در طی یک ساعت، ستون RBCها درون لوله آزمایش، چند میلیمتر پایین آمده یا سقوط کرده است؟ ۱۰ میلیمتر؟ ۲۰ میلیمتر؟
در عکس زیر از کتاب هماتولوژی روداک این موضوع به خوبی نشان داده شده است:

آزمایش ESR، سرعت رسوب گلبولهای قرمز را در یک نمونه خون وریدی نشان میدهد. میزان طبیعی ESR بر این مبناست که لوله به شکل کاملاً عمودی قرار داده میشود.
هماکنون بسیاری از آزمایشگاهها از روشهای اندازهگیری نیمهاتوماتیک و اتوماتیک استفاده میکنند. در روشهای جدیدتر حتی لوله را لزوماً به شکل عمود نمیگذارند؛ بلکه به آن یک زاویه میدهند تا سرعت رسوب سریعتر باشد و نیازی نباشد که یک ساعت صبر بکنیم.
روشی که در ایران رایج است، به کمک فتومتری انجام میشود. یعنی بعد از زاویه دادن و گذشت زمان معینی، نور میتابانند و به کمک عبور یا عدم عبور نور، میزان رسوب را متوجه میشوند. سپس میزان رسوب را برای یک لوله که به شکل عمودی قرار داده شده، اصلاح میکنند.
قبلاً دو شکل از آزمایش ESR رایج بود: یک ساعته و دو ساعته. هنوز هم هنگام وارد کردن آزمایش در نسخه الکترونیک، ESR یک ساعته و دو ساعته را میبینیم. «ESR دو ساعته» امروزه دیگر استفادهی چندانی ندارد و همان «ESR یک ساعته» برای تشخیص دادن کفایت میکند و صبر کردن ساعتی دیگر، اطلاعات چندان بیشتری در اختیار ما قرار نمیدهد (+).
نگاهی دقیقتر به رسوب گلبول قرمز در لوله آزمایش
سرعت رسوب گلبولهای قرمز به چه عواملی بستگی دارد و چه نیروهایی در آن دخیل هستند؟ یا بهتر است سؤالمان را به این صورت بپرسیم که چه میشود که گلبولهای قرمز به سرعت رسوب نمیکنند؟ چرا آنها در خون به یکدیگر نمیچسبند؟
گلبولهای قرمز روی سطح خود یک بارِ منفی (negative charge) دارند و این بار به دلیل وجود یکسری گلیکوپروتئینهایی مثل سیالیک اسید بر سطح غشای گلبول قرمز است. به این بار منفی، پتانسیل زتا (zeta potential) میگویند.
این بارهای منفیِ موجود بر روی غشای هر سلول باعث میشود بین آنها یک نیروی دافعه به وجود بیاید و RBCها یکدیگر را دفع کنند. به همین دلیل در خون به هم نمیچسبند.
شاید این سؤال برایتان پیش بیاید که چرا در فرایندی که لخته تشکیل میشود گلبولهای قرمز به هم میچسبند؟ فرایند تشکیل لخته (coagulation) کمی پیچیده است که قصد نداریم در این نوشته به آن بپردازیم؛ اما بدانید در آنجا عواملی وجود دارند که این بار منفی روی غشای سلول را از بین برده و باعث چسبیدن آنها به هم میشوند. بعضی از این عوامل در افزایش ESR نیز دخیل هستند.
پس برای افزایش سرعت رسوب گلبولهای قرمز نیاز است یک عامل، بار منفی روی سطح آنها را کمتر کند تا سلولها به یکدیگر نزدیک شوند.
یکی از عوامل مهمی که باعث کاهش این بار منفی میشود، وجود پروتئینهای غیرقرینه یا اصطلاحاً asymmetric مثل فیبرینوژن است که بار روی سطحشان یکدست نیست. علاوه بر این وجود پروتئینهایی نیز که بار مثبت (positively charged proteins) دارند (مثل ایمونوگلوبولین)، به خنثی شدن بار منفی موجود بر روی RBC کمک میکند.
زمانی که سطح فیبرینوژن در خون بالا میرود، عملاً بار منفی بین گلبولهای را خنثی میکند و اجازه میدهد آنها به یکدیگر نزدیک شده و به روی هم بیفتند.
بار خالص فیبرینوژن منفی است. در سطح بررسی فعلی مدرسه پزشکی، جواب قانعکنندهای برای اینکه چطور با بار کلی منفی، میتواند پتانسیل زتا را خنثی کند و چرا غیرقرینه بودن آن غالبیت دارد، نیافتیم. اما اینکه فیبرینوژن روی ESR تأثیر قابل توجه دارد، مشخص است.
گلبولهای قرمز روی هم افتاده را اثر رولو یا rouleaux formation مینامیم. در این اثر، گلبولهای قرمز مانند سکه روی یکدیگر افتادهاند (stack of coins).
کلمه rouleaux کلمهای فرانسوی و شکل جمع کلمهی rouleau است. این کلمه در فارسی به غلط رولکس (مثل ساعت رولِکس) تلفظ میشود. تلفظ این کلمه در شکل مفرد رولو است. رولو در فرانسوی معادل roll در انگلیسی بوده و در اینجا به معنای ستونی استوانهای است. مثل یک رول فرش. در اینجا منظور ستونی از گلبولهای قرمز است که روی هم چیده شده و یک استوانه تشکیل دادهاند.
رولو با آگلوتیناسیون متفاوت است. در آگلوتیناسیون (agglutination) گلبولهای قرمز به شکل رندوم و از هر جهتی به هم متصل میشوند. در رولو یک ستون – نه لزوماً ستون کاملاً صاف – تشکیل میشود.
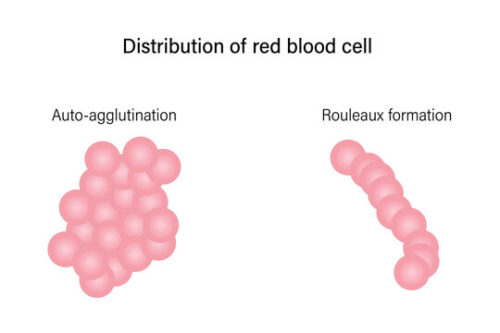
با قرارگیری پروتئینها بین گلبولها و خنثی شدن بار، سطح صاف گلبولهای قرمز امکان تشکیل رولو را میدهد. بعد از تشکیل رولوها و چسبیدن تعداد زیادی RBC به یکدیگر، وزن آنها بیشتر شده و در لوله با سرعتی تقریباً ثابت شروع به رسوب میکنند.
در حالت طبیعی، این سرعت رسوب بسیار آهسته است و تقریباً حداکثر ۲۰ میلیمتر در یک ساعت است.
هر چه تشکیل رولوها بیشتر باشد و ابعاد این ستونهای گلبولهای قرمز بیشتر شود، سرعت رسوب آنها در لوله عمودی در اثر جاذبه بیشتر خواهد شد. این اثر را در فیزیک تحت عنوان Stokes’ law میخوانیم.
جرج گابریل استوکس (Sir George Gabriel Stokes) (۱۸۱۹-۱۹۰۳) فیزیکدان و ریاضیدان ایرلندی بود که در زمینه مکانیک سیالات فعالیت داشت و حرکت یک کره در محیط مایع را بررسی میکرد.
اگر پروتئینهای غیرقرینه یا پروتئینهای با بار الکتریکی مثبت در خون زیاد بشوند، پتانسیل زتا را به صورت کامل یا نسبی (totally or partially) خنثی میکنند و در نتیجه تجمعات بزرگتر و سنگینتری تشکیل شده و سرعت رسوب در لوله افزایش مییابد. دقت کنید که تجمع را معادل aggregation آوردهایم؛ منظور آگلوتیناسیون نیست.
به طور عمده فیبرینوژن و تا حد کمتری ایمونوگلوبولینها (و نه آلبومین) باعث افزایش سرعت رسوب میشوند.
ماجرای ESR به سادگی افزایش فیبرینوژن نیست. امیدواریم شما نیز چنین برداشتی نکرده باشید و یک رابطهی خطی بین میزان فیبرینوژن و عدد ESR در ذهنتان شکل نگرفته باشد. هر چند افراد دوست دارند که روابط را در پزشکی ساده کنند؛ اما اتفاقات به این سادگی به پیش نمیروند.
یکی از بهترین توصیفات برای پیچیدگی ESR در مقالهی سال ۱۹۸۵ از بوش و بدل با عنوان ESR: From Folklore to Facts آورده شده است (+). این دو نویسنده نوشتهاند:
Until we learn more about the physicochemical mechanisms that influence erythrocyte aggregation and fall, we should remain humble in our ignorance about this complex process.
در ۴۰ سال پس از این مقاله، قسمتی از این پیچیدگی آشکار شده است. اما بهتر است که این فروتنی را در مورد همه ابعاد پزشکی به خاطر داشته باشیم.
چرا زمانی که ESR بالا میرود میگوییم التهاب وجود دارد؟
در زمان التهاب و عفونت، با اثر بعضی اینترلوکینها مخصوصاً اینترلوکین یک و اینترلوکین شش، میزان تولید برخی از پروتئینهای بدن، دستخوش تغییر میشود. اگر این تغییر، میزان سرمی پروتئین را حداقل ۲۵ درصد کمتر یا بیشتر بکند، به آن پروتئین، acute phase reactants یا واکنشگرهای فاز حاد میگویند.
مثلاً میدانیم که با اثر اینترلوکین شش بر روی کبد، میزان تولید C-reactive protein یا CRP تغییر میکند. CRP یک واکنشگر فاز حادِ مثبت (positive acute phase reactant) است – یعنی در زمان التهاب افزایش مییابد.
فیبرینوژن نیز واکنشگر فاز حادِ مثبت است.
از طرفی واکنشگر فاز حادِ منفی نیز داریم (negative acute phase reactant). یکی از آنها ترانسفرین و دیگری آلبومین است.
این که یک پروتئین واکنشگر فاز حاد مثبت باشد یا منفی به این موضوع بستگی دارد که آیا در شرایط التهاب و استرس افزایش یا کاهش آن پروتئین کمکی به روند التهاب موجود میکند یا نه؟ فیبرینوژن قطعاً به روند التهاب کمک میکند. افزایش فیبرینوژن منبع یک عامل عفونی را (با ایجاد دیوارهی فیبرینی به دور آن) محدود میکند و همچنین در صورت وجود خونریزی، فیبرینوژن به کنترل آن کمک میکند.
افزایش فیبرینوژن، سرعت رسوب گلبولهای قرمز را بالا میبرد. پس میتوان گفت که erythrocyte sedimentation rate یک نشانه غیرمستقیم است که افزایش واکنشگرهای فاز حاد را نشان میدهد یا به شکلی کلیتر یک نشانهی جایگزین (surrogate marker) برای نشان دادن التهاب است.
با توجه به توضیحات بالا پی میبریم که ESR کمککننده است. اما مشکل آن چیست؟
ESR غیراختصاصی (non-specific) است. هر علت دیگری که این واکنشگرهای فاز حاد را افزایش دهد، ESR را هم بیشتر میکند.
پس در عین اینکه کمککننده است، میتواند بسیار گمراهکننده باشد. ما باید این شرایط گمراهکننده را بشناسیم و پس از کنار گذاشتن آنها، با توجه به شرایط بیمار، ESR را تفسیر کنیم.
ملاحظات مهم در تفسیر آزمایش ESR در شرایط بالینی مختلف
عللی را که در تفسیر ESR مهم هستند و میتوانند باعث افزایش یا کاهش آن شوند و در تفسیر تست ما را گمراه کنند، میتوانیم به دو دسته کلی تقسیم کنیم: علل مربوط به گلبول قرمز و علل مربوط به پلاسما.
علل مربوط به گلبول قرمز (RBC Factors)
هر گاه تعداد گلبولهای قرمز کم بشود یا تغییری در شکل و محتوای آن ایجاد شود، ESR دستخوش تغییر میشود.
فرض کنید در یکم نمونه خون فرضی، ۱۰۰ عدد گلبول قرمز در یک حجم از پلاسما وجود دارد. این گلبولها فاصلهای از یکدیگر دارند. هر چه تراکم گلبولهای قرمز بیشتر باشد، فاصله RBCها از هم کمتر میشود.
آزمایشها نشان دادهاند که این بار منفی تقریباً تا دو برابر قطر گلبول قرمز، قدرت قابل ملاحظهای دارد و نیروی الکترواستاتیک وارد میکند.
طبق قانون کولن (Coulomb’s Law) که در فیزیک خواندهایم، هر چه فاصلهی میان دو بار بیشتر باشد، نیرویی که به هم وارد میکنند کمتر است و قسمت ابتدایی رسوبی که صورت میگیرد سریعتر اتفاق میافتد.
پس در زمان وجود آنمی (نوعی از آنمی که در آن تعداد RBC کم میشود)، ESR بالا میرود. از طرف دیگر پلیسایتمی ESR را کم میکند.
علاوه بر تعداد، اندازهی هر گلبول قرمز نیز اهمیت دارد. اینکه سلول ماکروسیتیک باشد یا میکروسیتیک در میزان ESR تأثیرگذار است. هر چقدر گلبولهای قرمز کوچکتر باشند، رسوب آرامتر انجام میشود. همچنین هرچه گلبولهای قرمز بزرگتر یا اصطلاحاً سنگینتر باشد، زودتر رسوب میکند.
چون برای افزایش ESR ما به rouleaux formation نیاز داریم و سطح کوچکتر گلبول قرمز، تجمعشان را سختتر میکند.
وجود گلبولهای قرمز بد شکل مثل سلول داسیشکل (sickle cell) و اسفروسیت به دلیل ناتوانی در تشکیل رولو، منجر میشود RBCها به یکدیگر نزدیک نشوند و ESR پایین باشد. این یکی از خطاهای رایجی است که در بیماران با اسفروسیتوز و آنمی داسی شکل وجود دارد.
پس برای جمعبندی فاکتورهای مربوط به گلبول قرمز که ESR را تحت تأثیر قرار میدهند موارد زیر را خوب به خاطر داشته باشید: آنمی، پلیسایتمی، اندازهی RBC و وجود هرگونه بدشکلی میشود ESR تحت تأثیر قرار بگیرد.
باز هم تأکید میکنیم که به شکل خطی به این عوامل نگاه نکنید. در هنگام تحقیقات، معمولاً یکی را مورد بررسی قرار میدهند. اما آنچه که در بدن (in vivo) اتفاق میافتد، حاصل تعامل همهی آنهاست.
علل مربوط به پلاسما (Plasma Factors)
تعدادی عوامل مرتبط با پلاسما هم مؤثر هستند:
مهمترین آنها فیبرینوژن است که در ابتدا توضیح دادیم. فیبرینوژن، قویترین جمعکنندهی (strongest aggregator) برای گلبول قرمز است (+). بالا بودن میزان دیگر پروتئینهای پلاسما مثل ایمونوگلوبولینها نیز میتواند باعث افزایش ESR شود.
احتمالاً میدانید که تزریق ایمونوگلوبولینهای وریدی (Intravenous immunoglobulin) به صورت کاذب میزان ESR را در افراد بالا میبرد.
این موضوع در برخی شرایط التهابی مثل بیماری کاوازاکی بسیار حائز اهمیت است. خود بیماری ذاتاً میزان ESR را تا حد زیادی (حتی بالای ۱۰۰ میلیمتر در ساعت) بالا میبرد.
درمان کاوازاکی آسپیرین و IVIG است. اگر میخواهیم بیماری را پس از دریافت IVIG از نظر سیر بیماری و روند بهبودی التهاب پیگیری کنیم نمیتوانیم از ESR استفاده کنیم؛ چون تا چند هفته بالا باقی میماند و ممکن است به دنبال تزریق بیشتر هم شود.
پس در این شرایط برای پیگیری بیمار، مقدار واکنشگرهای فاز حاد دیگر را (مثل CRP) اندازه میگیریم.
همچنین اگر فرد فیبرینوژن نداشته باشد (هایپوفیبرینوژنمی)، میزان رسوب گلبول قرمز کمتر شده و ESR کم میشود.
وجود آلبومین هم که یک واکنشگر فاز حاد منفی است، به دلیل وجود بار منفی، رسوب را آهستهتر میکند. پس شرایط هایپوآلبومینمی مثل سیروز کبدی باعث افزایش ESR میشوند.
حد نرمال ESR
مطالعات مختلف اعداد مختلفی را معرفی کردهاند. اما شیوه رایجی که برای محاسبه حد نرمال ESR وجود دارد به صورت زیر برای آقایان و خانمها محاسبه میشود:
- آقایان: سن به سال ÷ ۲
- خانمها: (سن به سال + ۱۰) ÷ ۲
این به اضافهی ۱۰ برای خانمها از کجا میآید؟
این اضافه شدن ۱۰ به سن احتمالاً به این دلیل اثرات تستوسترون بر مغز استخوان است. به خاطر این آندروژن [و البته دلایلی دیگر] عدد هماتوکریت برای آقایان بیشتر از خانمها است و برای تصحیح آن در ESR برای خانمها عدد ۱۰ به سن اضافه میشود.
بنابراین برای یک خانم ۷۰ ساله ما انتظار داریم عدد ESR حدود ۴۰ میلیمتر در ساعت، طبیعی باشد.
این فرمولها از مقالهی سال ۱۹۸۳ میلر و همکارانش آمده که در BMJ چاپ شده است. دقت کنید که آنها نیز نمیگویند هر کسی ESR بالای چنین عددی دارد، قطعاً غیرعادی است. اینجا نیز بحث آمار است و طبق نظر آنها نیز ۲ درصد افراد ممکن است چنین عددی برای ESR داشته باشند (+).
پیشنهاد ما این است که برای یک فرد مسن، شاید بهتر باشد در جایی که میتوانیم از عدد CRP – به جای یا در کنار ESR – استفاده کنیم.
فرمول فابری (Fabry’s Formula) برای اصلاح ESR
این فرمول برای حذف اثر آنمی در مورد ESR ابداع شد. فرمول فابری به شکل زیر است:
Corrected ESR = Measured ESR x 15/(55-Hct)
هر چند این فرمول طرفدارانی دارد، اما در کتابهای معتبر هماتولوژی – چه بالینی و چه آزمایشگاهی – دیگر از این فرمول نامی نبردهاند.
البته در کتاب Skills in Rheumatology گفته است که روش تغییریافتهی وسترگِرِن – به خاطر مرحلهی رقیقسازی – کمتر تحت تأثیر آنمی قرار میگیرد، در سطح جستجوی ما، منبع معتبری برای این حرف پیدا نکردیم. خود کتاب نیز به کتاب دیگری منبع داده که آنجا نیز چنین ادعایی را مطرح نمیکند و میگوید با این روش جدید، اثر آنمی نامشخص است و از آن اطلاعی نداریم.
شما را دوباره به حرف بوش و بِدِل ارجاع میدهیم.
مروری بر علل ESR بالا
در فصل ۱۱۹ کتاب طب داخلی هریسون (اولین فصل بخش عفونی)، در یک جدول تشخیصهای افتراقی برای ESR خیلی بالا را (extremely elevated ESR) آورده است. در آنجا – همانند مقالات دیگر – عدد بالای ۱۰۰ میلیمتر در ساعت را به عنوان ESR خیلی بالا در نظر گرفتهاند.
این جدول مهم کتاب طب داخلی هریسون را با اندکی تغییر با هم مرور میکنیم:

یکی از موارد مهم جدول که باید خوب به خاطر بسپاریم، بیماری کلیوی است. پس chronic kidney disease یا acute kidney injury یا end-stage renal disease میتوانند ESR را تا بالای ۱۰۰ بالا ببرند.
پس ESR بالا در فردی که تحت دیالیز است لزوماً به معنی وجود عفونت نیست. اما این جمله را بد برداشت نکنیم.
فرض کنید یک فرد دیالیزی ESR اش ۱۱۰ است. حال عمومیاش خوب است. علائم حیاتی طبیعی است. دیگر آزمایشها اختلالی را نشان ندادهاند. در اینجا شاید بتوانیم ESR بالای ۱۰۰ را به بیماری کلیوی نسبت بدهیم. نه اینکه یک فرد دیالیزی که بدحال است و احتمال وجود عفونت – مثلاً عفونت کاتتر دیالیز – در او وجود دارد.
یکی از سختترین قسمتهای پزشکی، تفسیر صحیح تستها با توجه به شرایط بالینی است. تفسیر تستها از روی برگهی آزمایش از جنس مطالب کتاب (text) است؛ اما تفسیر تستها به یک لایهی عمیقتر نیاز دارد – یعنی توجه به شرایط بیمار و بالین (context).
حاملگی هم میتواند ESR را بالا ببرد؛ ولی نه آن قدر زیاد.
یک دلیل آن اثر فیبرینوژن است که در حاملگی بیشتر میشود و علت دیگر این است که فرد در بارداری دچار یکی dilutional anemia میشود.
البته در بارداری هم تعداد تعداد گلبول قرمز و هم حجم پلاسما بیشتر میشود؛ ولی میزان افزایش حجم پلاسما بیشتر از افزایش تعداد گلبولهای قرمز است و علت آنمی فیزیولوژیک حاملگی همین موضوع است. در درس دیگری در مدرسه پزشکی به طور مفصل به تعریف، تشخیص و درمان آنمی در بارداری پرداختهایم که میتوانید آن را مطالعه کنید.
آزمایش ESR طبیعی هنگام التهاب
آیا ممکن است با وجود بدخیمی، التهاب، عفونت و یا بیماری روماتولوژیک، فرد ESR نرمال داشته باشد؟
بله. ESR طبیعی، رد کنندهی هیچکدام از شرایط گفته شده نیست.
یکی از شرایطی که باید به آن توجه کنیم، کاهش فیبرینوژن در هنگام شرایط التهابی است. مثلاً در هنگام سپسیس، اگر DIC به وجود بیاید، فیبرینوژن مصرف شده و ESR کاهش پیدا میکند؛ در حالی که CRP همچنان بالاست.
توصیه میکنیم جدول زیر را که از کتاب روداک (Rodak’s Hematology) است، به دقت مطالعه کنید. شاید همهی ما علل افزایش ESR را به خوبی بدانیم اما باید عللی را که در آنها ممکن است با وجود التهاب و عفونت، ESR بالا نرود بشناسیم. در این شرایط نباید به خاطر یک ESR طبیعی گمراه بشویم.
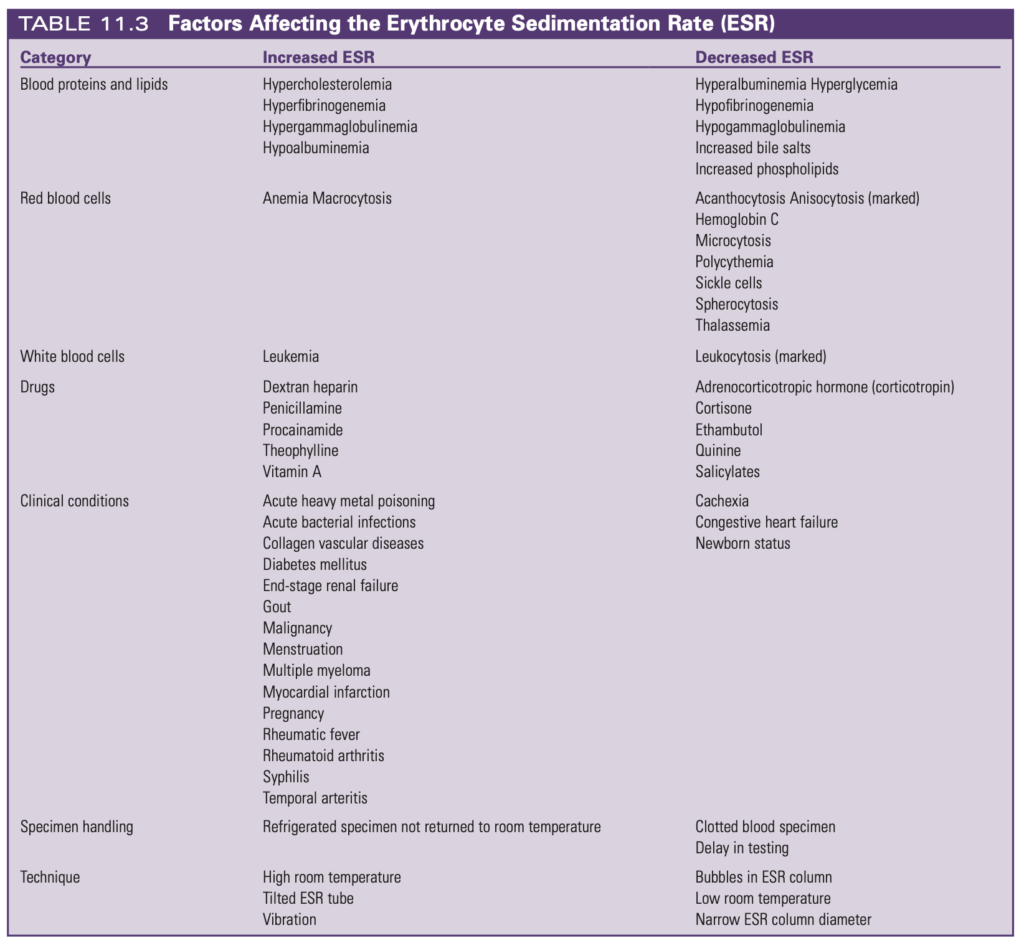
از علل مهم و قابل توجه در جدول که ESR را پایین میآورند میتوان به پلیسایتمی، سیکل سل، اسفروسیتوز، کاشکسی و برخی داروها مثل سالیسیلات و کورتیزون اشاره کرد.
با وجود اینکه که در جدول کتاب روداک نیز نارسایی احتقانی قلب (congestive heart failure) را به عنوان علل عدم افزایش ESR آورده است، به نظر میرسد که ارتباط ESR پایین و CHF از یک مطالعه در سال ۱۹۳۶ با تعداد نمونه ۲۲ نفر آمده و این ارتباط چندان معتبر نیست (+).
برای چه کسی آزمایش ESR درخواست کنیم؟
جمله مشترک اکثر منابع این است که ESR در غربالگری افراد بدون علامت ارزش چندانی ندارد و بهتر است بیجهت و بدون شک بالینی کافی درخواست نکنیم.
همچنین اگر ESR درخواست کردیم و بالا بود، این آزمایش برای پیگیری رفع التهاب شاید در شرایطی که CRP نیز افزایش یافته، مناسب نباشد. اول اینکه نیمه عمر فیبرینوژن حدود ۴ روز است و پس چک کردن روزانه ESR – به جز مواردی که فیبرینوژن در حال مصرف است – ارزش چندانی ندارد.
ثانیاً آزمایشهایی مثل PCT و CRP بسیار سریعتر تغییر میکنند. به علت هزینهی بالای PCT، درخواست CRP منطقیتر است. البته هیچ توصیهی همگانیای وجود ندارد. وابسته به شرایط باید تصمیم گرفت.
چه آزمایشی برای فرد بدون علامت با ESR بالا درخواست کنیم؟
توصیه میکنیم در فردی که ESR بالا دارد، رویکرد چند مرحلهای زیر را انجام بدهید:
۱. در قدم اول شرح حال کامل و معاینه فیزیکی دقیقی انجام بدهیم. مرور سیستمها (review of systems) را فراموش نکنیم. آزمایشهای دیگری را هم درخواست بدهیم (مثل Complete blood count یا CBC، تستهای عملکرد و آسیب کبدی و کلیوی و آزمایشات ادراری). علاوه بر این تست ESR را تکرار میکنیم تا مطمئن شویم آزمایش اول خطای آزمایشگاهی نبوده است.
۲. اگر هیچ ارتباط واضحی بین یافتههای مرحله اول و ESR پیدا نکردیم، مراحل زیر را در نظر میگیریم:
- در صورت در دسترس بودن، آزمایش قدیمیتر بیمار را با آزمایش فعلی مقایسه کرده و میزان افزایش ESR را مشخص کنیم.
- آزمایش الکتروفورز پروتئینهای سرم (serum protein electrophoresis or SPEP)، فیبرینوژن و CRP را درخواست میکنیم. با این کار هم از حاکم بودن شرایط التهابی بر بدن مطمئن میشویم و هم مایلوم مولتیپل یا گاموپاتی پلیکلونال را رد میکنیم.
۳. اگر هنوز هم هیچ توضیح دیگری برای این ESR بالا پیدا نکردید، آن را یک تا سه ماه بعد مجدداً چک کنید. در ۸۰٪ بیماران ESR به سطح نرمال خواهد رسید. اگر ESR همچنان بالا بود، بیماران را از نظر ایجاد علائم و نشانههای جدید ارزیابی کنید.
فصل Chronic Kidney Disease از کتاب اصول طب داخلی هریسون توصیهای دارد که در هنگام بررسی ESR بالا هنگام وجود مشکل کلیوی کمککننده است:
اگر کسی سن بیشتر از ۳۵ سال داشته باشد و بدون وجود علتی توجیهکننده دچار اختلال عملکرد کلیه به صورت مزمن شود (به عبارتی دچار chronic kidney disease یا CKD شود)، باید با آزمایش الکتروفورز پروتئینهای سرم و ادرار (SPEP and UPEP) او را از نظر مالتیپل مایلوما بررسی کنیم، به خصوص اگر بیمار آنمی دارد و سطح کلسیم سرمی بالا یا حتی نرمال باشد.
در CKD انتظار داریم به دلیل نارسایی کلیوی و اختلال ایجاد شده در متابولیسم کلسیم، فسفر و ویتامین دی، سطح کلسیم پایین باشد. حال اگر در بیماری که نارسایی کلیه دارد و سطح کلسیم به طور نامتناسبی نرمال است (inappropriately normal) آن را غیرطبیعی تلقی میکنیم.
البته حواسمان باشد که مکمل کلسیمی یا ویتامین دی را بیش از حد مصرف نکرده باشد.
باز هم تاکید میکنیم که این رویکردها و پیشنهادها فقط سادهسازی است و باز هم همه چیز به شرایط بالینی و وضعیت بیمار بستگی دارد و هیچچیز قطعی نیست. به طور مثال در بیمار جوان قطعاً شک کمتری به مالتیپل مایلوما وجود دارد، لذا آن را درخواست نمیکنیم.
پیام درس
آزمایش سدیمان خون (erythrocyte sedimentation rate یا ESR)، ارزان، ساده و در دسترس است و میتواند به صورت غیرمستقیم از حاکم بودن یک شرایط التهابی حاد یا مزمن به ما اطلاعاتی بدهد. اما مثل آزمایشهای دیگر، بدون شرح حال و معاینه تقریباً هیچ ارزشی ندارد و میتواند گمراهکننده باشد.
علاوه بر این باید شرایطی را هم که ممکن است آن را به شکل کاذب بالا یا پایین نشان دهند، در نظر داشته باشیم.
گلبولهای قرمز روی سطح خود بار منفی دارد (zeta potential) و به همین دلیل یکدیگر را دفع میکنند. وقتی نمونهای از خون وریدی را پس از اضافه کردن ماده ضد انعقاد، در لولهی آزمایش به صورت عمودی قرار بدهیم، به دلیل وجود یکسری پروتئینهایی با ساختار غیرقرینه و همچنین پروتئینهایی با بار مثبت، بار منفی بین گلبولها از خنثی شده و به یکدیگر نزدیک میشوند.
در شرایط التهاب (و البته بسیاری شرایط دیگر)، بسته به عملکرد آن پروتئین و در جهت کنترل شرایط حاکم، برخی از پروتئینها کمتر شده و تعدادی دیگر افزایش مییابند. به این پروتئینها، واکنشگرهای فاز حاد منفی و مثبت میگوییم.
یکی از این واکنشگرهای فاز حادِ مثبت، فیبرینوژن است. فیبرینوژن با داشتن ساختاری غیر قرینه، در لوله آزمایش بین گلبولهای قرمز پل میزند و آنها را روی هم میاندازد. اصطلاحی که آن را اثر رولو یا rouleaux formation مینامیم.
هر عاملی که باعث تشکیل بیشتر رولو شود و ابعاد تجمعات گلبول قرمز را بیشتر کند (اصطلاحاً آن را سنگینتر کند)، سرعت رسوب را بالاتر میبرد و ESR را بیشتر میبرد.
و بر عکس، هر عاملی که باعث شود گلبولها روی هم نیفتند و رولو تشکیل نشود، ESR کم میشود.
علل دخیل در افزایش یا کاهش ESR را به دو دسته تقسیم میکردیم:
- فاکتورهای وابسته به گلبول قرمز مثل تعداد، شکل (مثلاً در سلول داسی شکل و اسفروسیتوز) و اندازه (میکروسیتوز یا ماکروسیتوز بودن).
- فاکتورهای وابسته به پلاسما مثل افزایش یا کاهش فیبرینوژن و گاهی وجود ایمونوگلوبولینها (مثلاً در تزریق IVIG).
شیوه رایجی که برای محاسبه حد نرمال ESR وجود دارد به صورت زیر برای آقایان و خانمها محاسبه میشود:
- آقایان: سن به سال ÷ ۲
- خانمها: (سن به سال + ۱۰) ÷ ۲
حواسمان به علل افزایش ESR بالای ۱۰۰ میلیمتر در ساعت باشد، چرا که تشخیصهای افتراقی مهمی مثل سِل، انواع بدخیمیها از جمله لنفوم و مالتیپل مایلوما دارد. حتماً به عملکرد کلیه هم توجه داشته باشید.
باز هم تاکید میکنیم تفسیر تستها از روی برگهی آزمایش از جنس مطالب کتاب (text) است؛ اما تفسیر تستها به یک لایهی عمیقتر نیاز دارد – یعنی توجه به شرایط بیمار و بالین (context).
در برخی مواقع مثل آنمی شدید، بیماری کلیوی یا حتی شرایطی مثل سپسیس شاید ESR چندان کمککننده نباشد. در این مواقع حتماً از واکنشگرهای فاز حاد دیگر مثل CRP استفاده کنیم.
اگر فردی بالای ۳۵ سال و نارسایی کلیه دارد که علت توجیهکنندهای برای آن پیدا نمیکنیم، خصوصاً اگر در کنار آن ESR بالاست و آنمی دارد و سطح کلسیم بالا یا حتی نرمال است، حتماً تستهای مالتیپل مایلوما را درخواست کنیم.
ترتیبی که مدرسه پزشکی برای مطالعهی مجموعه درس «روماتولوژی و آزمایشگاه» پیشنهاد میدهد، به صورت زیر است:
برای امتیاز دهی به این مطلب، لطفا وارد شوید: برای ورود کلیک کنید





سلام اقای دکتر بسیار کامل و کاربردی بود. خیلی ممنون از وقتی که برای جمع اوری و تایپ این مطالب گذاشتین.
سلام زهرا جان.
ممنونم از شما که نظرتون رو نوشتین برامون.
من یک نکتهای رو توضیح بدم. برای تو هم نمیگم. کلا میگم اینجا باشه.
مطالب مدرسه پزشکی «جمعآوری» نیست؛ مطالب مدرسه «ترجمه» هم نیست. مطالب مدرسه پزشکی حتی Narrative Review هم نیست. ما تمام سعیمون اینه ترکیبی از narrative review باشه + تجربه (نه لزوماً تجربه شخص من یا شخص فلان. من که تجربه زیادی ندارم. تجربه صاحبنظران) + رد شده از یک سری فیلتر که بر اساس امکانات و شرایط ما باشه.
سلام
مطلب بسیار مفید و آموزنده بود ممنونم
امکانش هست رفرنسش رو هم بفرمایید؟
رحمان جان.
مطالب مدرسه پزشکی ترجمهی سادهای از یک یا دو مطلب نیست که در انتهای آن یک یا دو رفرنس بگذاریم و بگوییم از اینجا ترجمه کردهایم. از جنس ادغام است و یک محتوای ارجینال. تمام علامتهای + که میبینید، برای ارجاع استفاده میشود.